人工血液
人工血液は、赤血球の代わりとして機能するように作られた製品です。真の血液はさまざまな機能を果たしますが、人工血液は、酸素と二酸化炭素を体全体に輸送することを唯一の目的として設計されています。人工血液の種類に応じて、合成生産、化学的分離、または組換え生化学的技術を使用してさまざまな方法で生産することができます。最初の代用血液の開発は1600年代初頭にさかのぼり、理想的な代用血液の探索が続けられています。さまざまなメーカーが臨床試験中の製品を持っています。しかし、真に安全で効果的な人工血液製剤は現在販売されていません。人工血液製剤が利用可能になると、米国だけで年間売上高は76億ドルを超えると予想されます。
背景
血液は、白血球、赤血球、血小板、血漿で構成される特殊な種類の結合組織です。それは体内でさまざまな機能を持っています。血漿は、水、塩、および血小板とともに血液の凝固を促進するさまざまなタンパク質で構成される細胞外物質です。血漿中のタンパク質は空気と反応して硬化し、さらなる出血を防ぎます。白血球は免疫防御に関与しています。彼らは侵入する生物や物質を探し出し、体内での影響を最小限に抑えます。
血液中の赤血球は明るい赤色を作り出します。わずか2滴の血液には約10億個の赤血球が含まれています。これらの細胞は、体全体の酸素と二酸化炭素の輸送を担っています。彼らはまた、「タイピング」現象にも責任があります。これらの細胞の膜には、体がそれ自身として認識するタンパク質があります。このため、人は自分のタイプと互換性のある血液のみを使用できます。現在、人工血液製剤は赤血球の機能を置き換えるように設計されています。現在開発中の製品を、人工血液ではなく酸素運搬体と呼ぶ方がよいかもしれません。
歴史
患者が重傷のために出血して死んでいる限り、血液の交換が必要でした。医療の民間伝承によると、古代インカは最初に記録された輸血の原因でした。ウイリアム・ハーベイが血液が体全体をどのように循環しているかを説明した1616年まで、代替血液の開発に実際の進歩はありませんでした。その後の数年間、医療従事者は、血液の代わりにビール、尿、牛乳、植物性樹脂、羊の血液などの多くの物質を試しました。彼らは、人の血液を変えることで、病気を治したり、人格を変えたりするなど、さまざまな有益な効果が得られることを望んでいました。最初に成功したヒト輸血は1667年に行われました。残念ながら、その後の輸血を受けた患者が死亡したため、診療は中止されました。
何年にもわたって血液代替物として試されてきたさまざまな材料のうち、最小限の成功しか収められなかったのはほんのわずかでした。ミルクはこれらの材料の最初のものの1つでした。 1854年、アジアのコレラを治療するために患者にミルクが注射されました。医師は、ミルクが白血球の再生に役立つと信じていました。実際、血液代替物としてミルクを与えられた患者の十分な数が改善したようであり、それは安全で合法的な血液交換手順であると結論付けられました。しかし、多くの施術者は懐疑的であり続けたため、ミルク注射が広く普及することはありませんでした。それはすぐに廃棄され、血液の代替品として忘れられました。
別の潜在的な代替品は、塩または生理食塩水でした。カエルで行われた実験で、科学者たちは、カエルがすべての血液を取り除き、それを生理食塩水に置き換えれば、カエルをしばらく生き続けることができることを発見しました。しかし、これらの結果は少し誤解を招くものでした。なぜなら、カエルは血液循環がまったくなくても短期間生き残ることができると後で決定されたからです。多くの研究の結果、生理食塩水は血漿増量剤として開発されました。
1800年代に試された他の材料には、ヘモグロビンと動物血漿が含まれます。 1868年、研究者たちは、赤血球から分離されたヘモグロビンを含む溶液が血液の代替品として使用できることを発見しました。 1871年に、彼らはまた、人間の血液の代わりとして動物の血漿と血液の使用を検討しました。これらのアプローチは両方とも、重大な技術的問題によって妨げられていました。まず、科学者たちは大量のヘモグロビンを分離するのが難しいことに気づきました。第二に、動物性食品には、人体に有毒な多くの物質が含まれていました。これらの毒素を取り除くことは19世紀の挑戦でした。
人工血液の開発における重要な進歩は、1883年にリンゲル液(ナトリウム、カリウム、およびカルシウム塩で構成される溶液)の作成によってもたらされました。カエルの心臓の一部を使用した研究で、科学者たちは、溶液を適用することで心臓を鼓動させ続けることができることを発見しました。これは最終的に、血液量の減少によって引き起こされた血圧の低下がリンゲル液を使用することによって回復できるという発見につながりました。この製品は、乳酸が添加されると人間の製品に進化しました。現在でも血液量増量剤として使用されていますが、リンゲル液は赤血球の作用に取って代わるものではないため、真の血液代替物ではありません。
 Karl Landsteiner
Karl Landsteiner
免疫学の父と呼ばれているカール・ラントシュタイナーは、オーストリアの著名なジャーナリスト兼編集者であるレオポルト・ランドシュタイナーとファニー・ヘス・ランドシュタイナーの一人っ子でした。ラントシュタイナーはウィーン大学で教育を受け、1891年に医学の学位を取得しました。医学部にいる間、ラントシュタイナーは教授の1人であるエルンストルートヴィヒに大きな影響を受け、化学の実験的研究を始めました。医学の学位を取得した後、ランドシュタイナーは次の5年間、エミールフィッシャーのために有機化学の高度な研究を行いましたが、医学は依然として彼の主な関心事でした。 1886年から1897年にかけて、彼はウィーン大学の衛生研究所でこれらの関心を組み合わせ、免疫学と血清学を研究しました。その後、免疫学と血清学がラントシュタイナーの生涯の焦点となりました。ラントシュタイナーは主に、輸血の安全性と有効性の欠如に関心を持っていました。彼の仕事の前は、ドナーの血液が患者に頻繁に凝固したため、輸血は危険で十分に活用されていませんでした。ラントシュタイナーは、さまざまな被験者の血液が混合されたときに、血液が常に凝固するとは限らないという事実に興味をそそられました。彼は、血液には固有の生化学的類似点と非類似点があると信じていました。
彼は同僚の血液サンプルを使用して、血液の細胞を血清から分離し、赤血球を生理食塩水に懸濁しました。次に、彼は各個人の血清を細胞懸濁液ごとにサンプルグロムと混合しました。いくつかのケアで凝固が起こった。他では凝固はありませんでした。ラントシュタイナーは、さまざまな血清の存在下で赤血球が凝固する能力に応じて、人間を血液型に分けることができると判断しました。彼は自分の血液分類グループをA、B、Oと名付けました。4番目のグループABは、翌年に発見されました。この作業の結果、患者とドナーは事前に血液型検査を行うことができ、輸血は安全で日常的な医療行為になりました。この発見により、最終的にランドシュタイナーは生理学または医学で1930年のノーベル賞を受賞しました。
輸血の研究は、科学者が血液の役割と体内での血液の機能を取り巻く問題についての理解を深めるまで前進しませんでした。第一次世界大戦中、血漿を伸ばすためにガラクトソ-グルコン酸を含む生理食塩水が使用されました。濃度、pH、温度を調整すれば、この材料は全血の粘度に一致するように設計でき、医師が使用する血漿を減らすことができます。 1920年代の研究では、このガム溶液が健康に悪影響を与えることが示唆されていました。 1930年代までに、この材料の使用は大幅に減少しました。第二次世界大戦は、血液と代用血液の研究への関心を再燃させました。人間から提供された血漿は、血液の代わりに、そして兵士を出血性ショックから救うために一般的に使用されました。最終的に、これは1947年にアメリカ赤十字社によって血液銀行を設立することにつながりました。
1966年、マウスを使った実験により、新しいタイプの血液代替物であるパーフルオロケミカル(PFC)が提案されました。これらはテフロンに似た長鎖ポリマーです。 PFCに浸した後でもマウスは生き残ることができることがわかった。これにより、科学者は抗凝血剤としてPFCを使用するというアイデアを得ることができました。 1968年に、このアイデアはラットでテストされました。ラットの血液を完全に除去し、PFCエマルジョンと交換しました。動物は数時間生き、血液を交換した後完全に回復しました。
しかし、確立された血液銀行システムは非常にうまく機能し、代用血液の研究は衰退しました。ベトナム戦争中に血液銀行システムの欠点が発見されたとき、それは新たな関心を集めました。これにより、一部の研究者はヘモグロビン溶液やその他の合成酸素運搬体を探し始めました。この分野の研究は、HIVと肝炎が輸血によって伝染する可能性があることが発見された1986年にさらに活気づけられました。
デザイン
理想的な人工血液製剤には、以下の特徴があります。まず、安全に使用でき、人体に適合している必要があります。これは、人工血液を使用する場合、異なる血液型が問題にならないことを意味します。また、人工血液を処理して、ウイルスや微生物などのすべての病気の原因となる物質を除去できることも意味します。第二に、それは体全体に酸素を輸送し、それが必要な場所にそれを放出することができなければなりません。第三に、常温保存食品でなければならない。献血とは異なり、人工血液は1年以上保存できます。これは、分解する前に1か月しか保存できない天然の血液とは対照的です。血液代替物として開発中の2つの大きく異なる製品があります。それらは主に酸素を運ぶ方法が異なります。 1つはPFCに基づいており、もう1つはヘモグロビンベースの製品です。
パーフルオロカーボン(PFC)
示唆されているように、PFCは生物学的に不活性な材料であり、血漿の約50倍の酸素を溶解することができます。それらは比較的安価に製造でき、生物学的物質を一切含まないようにすることができます。これにより、輸血によって感染症が広がる可能性がなくなります。技術的な観点から、人工血液として利用する前に克服しなければならない2つの重要なハードルがあります。まず、それらは水に溶けません。つまり、それらを機能させるには、乳化剤(脂質と呼ばれる脂肪性化合物)と組み合わせて、血液中のパーフルオロケミカルの小さな粒子を懸濁させる必要があります。第二に、それらはヘモグロビンベースの製品よりもはるかに少ない酸素を運ぶ能力を持っています。これは、かなり多くのPFCを使用する必要があることを意味します。このタイプの製品の1つは、米国食品医薬品局(FDA)によって使用が承認されていますが、利益を提供するために必要な量が多すぎるため、商業的に成功していません。改良されたPFCエマルジョンが開発されていますが、まだ市場に出回っていません。
ヘモグロビンベースの製品
ヘモグロビンは、肺から体内の他の組織に酸素を運びます。ヘモグロビンをベースにした人工血液は、この自然な機能を利用しています。溶解が重要なメカニズムであるPFC製品とは異なり、酸素はヘモグロビンに共有結合します。これらのヘモグロビン製品は、膜に含まれていないという点で全血とは異なり、血液型の問題が解消されます。ただし、生のヘモグロビンは体内でより小さく毒性のある化合物に分解されるため、使用できません。溶液中のヘモグロビンの安定性にも問題があります。ヘモグロビンベースの人工血液を作成する際の課題は、これらの問題が解決されるようにヘモグロビン分子を変更することです。ヘモグロビンを安定させるためにさまざまな戦略が採用されています。これは化学的にどちらかを含みます 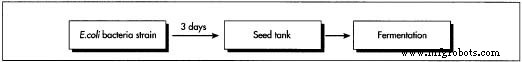 人工血液は、合成生産、化学的分離、または組換え生化学的技術を使用して、さまざまな方法で生産できます。合成ヘモグロビンベースの製品は、 E. coli から収穫されたヘモグロビンから生成されます。 バクテリア株。ヘモグロビンはシードタンクで育てられ、発酵されます。分子を架橋するか、組換えDNA技術を使用して修飾タンパク質を生成します。これらの修飾ヘモグロビンは安定しており、溶液に可溶です。理論的には、これらの変更により、私たち自身の赤血球よりも酸素を運ぶ能力が高い製品が得られるはずです。これらの製品の最初のものは、1〜2年以内に利用可能になると予想されます。
人工血液は、合成生産、化学的分離、または組換え生化学的技術を使用して、さまざまな方法で生産できます。合成ヘモグロビンベースの製品は、 E. coli から収穫されたヘモグロビンから生成されます。 バクテリア株。ヘモグロビンはシードタンクで育てられ、発酵されます。分子を架橋するか、組換えDNA技術を使用して修飾タンパク質を生成します。これらの修飾ヘモグロビンは安定しており、溶液に可溶です。理論的には、これらの変更により、私たち自身の赤血球よりも酸素を運ぶ能力が高い製品が得られるはずです。これらの製品の最初のものは、1〜2年以内に利用可能になると予想されます。
原材料
作られる人工血液の種類に応じて、さまざまな原材料が使用されます。ヘモグロビンベースの製品は、単離されたヘモグロビンまたは合成的に生成されたヘモグロビンのいずれかを使用できます。
ヘモグロビンを合成的に生成するために、メーカーはアミノ酸として知られている化合物を使用しています。これらは、植物や動物が生命に不可欠なタンパク質を作り出すために使用する化学物質です。ヘモグロビンを生成するために使用される可能性のある20の天然アミノ酸があります。すべてのアミノ酸分子は特定の化学的特性を共有しています。それらは、アミノ基、カルボキシル基、および側鎖で構成されています。側鎖の性質により、さまざまなアミノ酸が区別されます。ヘモグロビン合成には、特定の種類の細菌と、それを培養するために必要なすべての材料も必要です。これには、温水、糖蜜、ブドウ糖、酢酸、アルコール、尿素、および液体アンモニアが含まれます。
他の種類のヘモグロビンベースの人工血液製剤の場合、ヘモグロビンは人間の血液から分離されます。これは通常、使用前に期限切れになった献血から得られます。ヘモグロビンの他の供給源は、使用済みの動物の血液に由来します。このヘモグロビンはヒトヘモグロビンとはわずかに異なり、使用する前に変更する必要があります。
製造
プロセス
人工血液の生成は、さまざまな方法で行うことができます。ヘモグロビンベースの製品の場合、これには、ヘモグロビンの分離または合成、分子修飾、および人工血液処方での再構成が含まれます。 PFC製品には重合反応が含まれます。合成ヘモグロビンベースの製品の製造方法を以下に概説します。
ヘモグロビン合成
- 1 E. coli の菌株であるヘモグロビンを取得する 人間のヘモグロビンを生成する能力を持っている細菌が使用されます。約3日間でタンパク質が収穫され、バクテリアが破壊されます。発酵プロセスを開始するには、純粋な細菌培養物のサンプルを、増殖に必要なすべての栄養素を含む試験管に移します。この最初の接種により、細菌が増殖します。人口が十分に多い場合、それらはシードタンクに移されます。
- 2シードタンクは、バクテリアの繁殖に理想的な環境を提供する大きなステンレス製のやかんです。ヘモグロビンの生産に必要な温水、食料、アンモニア源が豊富に含まれています。ビタミン、アミノ酸、微量栄養素などの他の成長因子も追加されます。シードタンク内のバクテリア溶液は、常に圧縮空気を浴びて混合され、動き続けます。十分な時間が経過すると、シードタンクの内容物が発酵タンクにポンプで送られます。
- 3発酵タンクは、シードタンクの大型バージョンです。また、バクテリアが成長してヘモグロビンを生成するために必要な増殖培地で満たされています。最適な成長にはpH制御が不可欠であるため、必要に応じてアンモニア水をタンクに追加します。十分なヘモグロビンが生成されると、タンクが空になり、隔離を開始できます。
- 4分離は、ヘモグロビンの多くを分離する遠心分離機から始まります。分別蒸留を使用してさらに分離および精製することができます。この規格
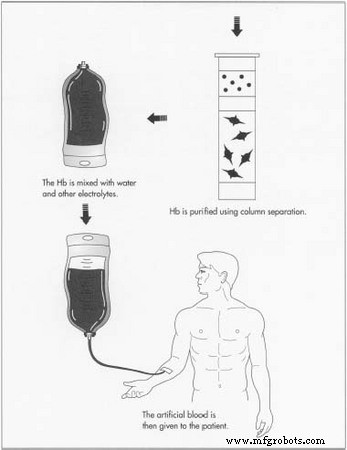 発酵後、ヘモグロビンは精製され、水やその他の電解質と混合されて、使用可能な人工血液が生成されます。カラム分離法は、液体を沸騰させて1つまたは複数の成分を分離するという原理に基づいており、分別カラムと呼ばれる垂直構造を利用します。このカラムから、ヘモグロビンは最終処理タンクに移されます。
発酵後、ヘモグロビンは精製され、水やその他の電解質と混合されて、使用可能な人工血液が生成されます。カラム分離法は、液体を沸騰させて1つまたは複数の成分を分離するという原理に基づいており、分別カラムと呼ばれる垂直構造を利用します。このカラムから、ヘモグロビンは最終処理タンクに移されます。
最終処理
- 5ここでは、水やその他の電解質と混合して人工血液を生成します。次に、人工血液を低温殺菌して適切なパッケージに入れることができます。化合物の品質は、プロセス全体を通して定期的にチェックされます。特に重要なのは、細菌培養を頻繁にチェックすることです。また、pH、融点、含水率など、完成品のさまざまな物理的および化学的特性がチェックされます。この製造方法では、2,640ガロン(10,000 L)ものバッチを製造できることが示されています。
未来
現在、安全で効果的な人工血液代替品の製造に取り組んでいる会社がいくつかあります。さまざまな代用血液はすべて、特定の制限に苦しんでいます。たとえば、ヘモグロビンベースの製品のほとんどは、体内で20〜30時間しか持続しません。これは、34日間続く全血の輸血と比較されます。また、これらの代用血液は、病気や血栓と戦う血液の能力を模倣していません。したがって、現在の人工血液技術は、短期間の血液置換アプリケーションに限定されます。将来的には、体内で酸素を運ぶための新しい材料が見つかることが期待されています。さらに、血液の他の機能を実行する製品と同様に、より長持ちする製品を開発する必要があります。
製造プロセス



