肥厚性瘢痕を治療するためのCO2フラクショナルレーザーと組み合わせた5-フルオロウラシルカプセル化エトソームの実験的研究
要約
目的
この研究は、CO 2 によって媒介される5-フルオロウラシル(5-FU)でカプセル化されたエトソームの透過性を調査するように設計されています 肥厚性瘢痕組織のフラクショナルレーザー。さらに、CO 2 の治療効果と持続効果 ウサギの耳の肥厚性瘢痕モデルにおいて、5-FUカプセル化エトソームと組み合わせたフラクショナルレーザーが評価されます。
メソッド
5-FUの透過量と5-FUの保持量は、どちらも高速液体クロマトグラフィー(HPLC)で測定しました。 Rodanmin 6GO(Rho)で標識された5-FU(5E)でカプセル化されたエトソームの蛍光強度を、共焦点レーザー走査顕微鏡(CLSM)で測定しました。 CO 2 によって媒介されるウサギの耳肥厚性瘢痕におけるRhoで標識された5Eの透過性促進 フラクショナルレーザーは、照射後0時間、6時間、12時間、24時間、3日、7日で評価されました。マイクロチャネルの開口率は、CLSMに従って計算されました。 5ELの治療効果は、invivoでウサギの耳の肥厚性瘢痕に対して評価されました。治療前後のウサギの耳肥厚性瘢痕の相対的な厚さをノギス法で測定した。ウサギの耳の肥厚性瘢痕の瘢痕上昇指数(SEI)は、H&E染色を使用して測定されました。
結果
データは、5ELグループの浸透量が5Eグループよりも高いことを示しました(4.15±2.22対0.73±0.33; p <0.05)1時間の治療後。さらに、5ELの浸透量は5Eグループの浸透量よりも高かった(107.61±13.27対20.73±3.77; p <0.05)24時間の治療後。 5ELグループの保持内容も5Eグループよりも高いレベルを示しました(24.42±4.37対12.25±1.64; p <0.05)。 5ELグループの肥厚性瘢痕組織におけるRhoの蛍光強度は、さまざまな時点(1、6、および24時間)で5Eグループの蛍光強度よりも高かった。マイクロチャネルの開口率は24時間以内に徐々に減少し、マイクロチャネルはCO 2 の照射から3日後に完全に閉じられました。 フラクショナルレーザー。 5ELグループの7日間の治療後のウサギの耳の肥厚性瘢痕の相対的な厚さとSEIは、5Eグループよりも有意に低かった。
結論
CO 2 局所5Eと組み合わせたフラクショナルレーザーは、in vivoでの肥厚性瘢痕の治療に効果的であり、ヒトの肥厚性瘢痕の新しい治療法を提供します。
背景
肥厚性瘢痕は、過剰な量のコラーゲンの沈着を特徴とする皮膚の状態であり、瘢痕の隆起を引き起こしますが、観察されたケロイドの程度には達しません[1]。先進国では、5500万人の選択的手術と2500万人の外傷後の手術の結果として、毎年合計1億人の患者が瘢痕を発症しました[2]。外科手術後、患者の約60%が術後、通常最初の3か月間に肥厚性瘢痕を発症しました。ほとんどの肥厚性瘢痕は、外科手術後12か月間も肥厚性です[3]。現在、一般的な治療法には、外科的治療と非外科的治療が含まれます。圧力、放射線療法、化学療法、および他の薬物療法の外科的治療が主要な治療法です。これまでのところ、これらの治療法は、それらの欠陥のために望ましい治療効果を達成することができませんでした[4、5]。薬物療法は、局所注射に基づく外的塗装に対する病理学的瘢痕の最も一般的な非外科的治療の1つです。薬の副作用のため、局所注射はしばしば小規模で低用量の治療に限定されます。さらに、薬物の半減期が短いため、局所的な薬物注射は常に瘢痕に長期間持続する高濃度を維持することができませんでした。したがって、繰り返し注射が必要になることがよくあります[6]。瘢痕組織の密度と激しい痛みを考慮すると、注射は一般的に患者に受け入れられません。痛みがなく、肝臓への副作用がなく、長期の外用に便利であるなどの利点があるにもかかわらず[7、8]、病理学的瘢痕の特別な組織構造のために、薬物は瘢痕に入ることができませんでした。最近の報告では、局所薬が瘢痕組織に浸透するのは難しいことも示されています[9]。そのため、現在、薬物の外部使用は制限されています。
エトソームは、2000年にTouitouによって使用された新しい脂質担体であり[10]、皮膚を通して薬物を送達するのに効果的です。エトソームの主成分はエタノールであり、キューティクル脂質分子の緊密な配置を変化させ、脂質の流動性を高め、エタノールリポソーム膜の柔軟性と可動性を促進することができます。エトソームからのエタノールはまた、角質層の変形を加速し、皮膚の角質層を介した薬物の運搬および浸透能力を高めることができます[11、12、13]。しかし、正常な皮膚組織とは異なり、瘢痕組織は特殊な構造を持っています。私たちの以前の研究では、エトソームがヒトの瘢痕における薬物の非常に効率的な担体であることを示しました[14]。瘢痕組織中の薬物は十分に分布していないが、皮膚の外側から内側に向かって大幅に減少していることが不可欠です。薬物は主に真皮の表皮と表層に蓄積されますが、真皮のすべての層に蓄積されるわけではないため、瘢痕化防止効果が低下します。
美容技術であるアブレイティブフラクショナルレーザー治療は、現在非常に人気があり、広く受け入れられているモダリティであり、主に顔のしわ、表在性瘢痕、色素沈着障害の臨床治療、および肌のきめの改善に使用されています[15、16、17]。ドットマトリックス光熱分解理論[18]に基づいて、アブレイティブフラクショナルレーザーは、小さなレーザービームのアレイのような配置を生成し、熱損傷のゾーンに囲まれたアブレイティブ顕微鏡垂直チャネルを作成することによって皮膚バリアを破壊し、中程度の皮膚に対する創傷治癒反応を誘発します外観[19、20、21、22]。薬物の経皮吸収の主な障壁は角質層であると報告されています[23、24]。最近の研究によると、最も一般的に使用されている臨床的切除フラクショナルレーザーの1つであるCO 2 フラクショナルレーザーは、角質層を破壊し、高密度のミクロポーラスチャネルを形成する可能性があり、それにより、薬物の経皮吸収を妨げ、良好な経皮薬物浸透を促進する見通しを与えるという主な障壁を弱体化させます[25、26、27、28]。
この研究では、CO 2 を調査しました ヒトの瘢痕サンプルおよびウサギの耳の肥厚性瘢痕モデルに抗瘢痕薬5-フルオロウラシル(5-FU)を含むフラクショナルレーザー媒介エトソームゲル。この新しいアプローチを使用して、長い瘢痕治療プロセスを短縮するために、抗瘢痕薬投与の効率を改善することに焦点を当てました。 CO 2 を決定するために、初めてウサギの耳肥厚性瘢痕モデルが適用されました。 肥厚性瘢痕および薬物浸透効果に5-FUを運ぶフラクショナルレーザー媒介ナノスケールエトソーム。一緒に、CO 2 局所薬と組み合わせたフラクショナルレーザーは、ヒト肥厚性瘢痕の新しい治療法を提供します。
メソッド
5-FUカプセル化エトソーム
Touitouの方法[10]は、5-FUカプセル化エトソームの調製に使用されました。 25°Cの粒子サイズ分布と多分散度指数(PDI)は、レーザー粒子サイズアナライザー(λ)を使用して決定されました。 =632.8 nm)。 PDI <0.1は均一な粒度分布を示し、PDI> 0.3は不均一な粒度分布を示します。エトソームの形態を観察するために透過型電子顕微鏡法(TEM)を使用した。この研究では、超遠心分離法[29]を使用して、エトソームのカプセル化効率(EE)を測定しました。
高速液体クロマトグラフィー
フランツ細胞の受容体コンパートメント内の5-FUの濃度は、Waters 2695 HPLCシステム(Meadows Instrumentation、イリノイ州)および逆相Diamonsil TM C18カラム(250mm×4.6mm、5μm)を備えた2487紫外線検出器によって決定されました。 )。 5-FUは、メタノール–H 2 の移動相で265nmで検出されました。 O(5:95 v / v )1 ml / minの流量で。ウォーターズエンパワーシステムを使用して、ピーク面積と外部標準法によってデータを分析しました。
共焦点レーザー走査顕微鏡
人間の肥厚性瘢痕組織は、共焦点レーザー走査顕微鏡(CLSM)によって10μm刻みで分析されました。蛍光強度は、Fluar 10x、0.5開口数の対物レンズを備えたレーザー走査型顕微鏡LSM 510(Zeiss、イエナ、ドイツ)を使用して分析しました。 543 nmのHeNeレーザーを使用して光励起を行い、ローダミン6GO(Rho)の560nmを超える蛍光発光を検出しました。画像は、リリースバージョン4.0 SP2画像分析ソフトウェアによって分析され、瘢痕組織の蛍光分布と蛍光強度が計算されました。視野の10×10倍で、ピクセル値のサイズと分布は、5-FU EG(Rhoでラベル付け)の浸透範囲を半定量的方法で決定することでした。
ヒト瘢痕組織における5-FUエトソーム透過性アッセイ
上海交通大学付属の第9人民形成外科病院からのヒト肥厚性瘢痕標本は、21〜35歳のすべての女性の3例の患者の瘢痕切除からのものです。傷跡は肩と背中にあります。 6か月から1年の肥厚性瘢痕コース。瘢痕組織の完全性;潰瘍なし;感染病変なし;そして、最も低い瘢痕も皮膚より高くなければならず、患者は病気以来何の治療も受けていません。全身麻酔を使用して、瘢痕組織に対する局所麻酔薬の影響を排除しました。得られた標本を直ちに皮下組織から取り出し、表皮を保護し、厚さ4.0 mm、面積3cm×3cmの瘢痕組織サンプルにし、室温で生理食塩水で洗浄し、ガーゼ乾燥表面水分で乾燥させ、包んだ。アルミホイルを使用し、-20°Cの冷蔵庫に保管します。ヒトの肥厚性瘢痕組織を取り出し、使用前に-20°Cの冷凍庫に保管しました。ヒト肥厚性瘢痕組織を25°Cで2時間pH7.4 PBSに浸し、組織表面の水分を乾いたガーゼで穏やかに除去しました。肥厚性瘢痕組織のすべての表皮組織領域はCO 2 でした フラクショナルレーザー照射。レーザーパラメータの直後に、DeepFXモード、25 mjのエネルギー密度、20%のカバレッジ、300 Hzの放射周波数、10番目のスポットサイズがあり、オーバーラップはありません。照射されたすべてのサンプルは、5-FUの瘢痕組織含有量を決定するために、HPLC検出を使用して収集されました。組織病理学的切片はすぐにCLSMアッセイに使用されます。
ウサギの耳の肥厚性瘢痕モデル
ウサギの耳の肥厚性瘢痕モデルの方法を以下に簡単に説明しました。ニュージーランドの白ウサギ12匹、オス、体重2 kg(SLAC、上海)を2週間別々に飼育しました。ウサギの麻酔では、筋肉内注射により、ルミアンニングを体重100gあたり1.5mgのケタミンと混合しました。すべての傷はウサギの耳の中心点に囲まれていました。直径1cmの各円形の傷に欠陥があり、軟骨膜が除去されました。手術の28日後、ウサギの耳は傷口からかさぶたになり、完全に治癒しました。目に見える直径は約0.9cmの肥厚性瘢痕です。瘢痕は真っ赤で、明らかな過形成の周りの皮膚に隆起があり、瘢痕は厚くて硬かった。
マイクロチャネルの開口率の決定
CO 2 以降のさまざまな時点 ウサギの耳の肥厚性瘢痕モデルにおける部分レーザー治療、エトソームを用いた赤色蛍光ロダンミン6GOを瘢痕組織に適用した。 3時間後、CLSMを使用してチャネル開口率を決定しました。チャネルオープン率=オープンチャネル番号/(オープンチャネル番号+クローズチャネル番号)×100%。チャネル開口率のパーセンテージは、CO 2 の影響を反映しています。 部分的なレーザー透過効果。
H&E染色
一般的に、ウサギは10%ペントバルビタールi.v.を使用して犠牲にされます。注射(麻酔の通常用量の5倍の用量、35 mg / kg)。すぐに標本を取り除き、H&E染色ステップに進みます。ヘマトキシリンおよびエオシン染色法は、標準的なH&E染色プロトコルに準拠しています。
瘢痕の高さの指標と相対的な厚さの決定
ウサギの耳の肥厚性瘢痕の誘発から28日後に、4つの介入グループが実行されます。5ELグループ:CO 2 と組み合わせた5-FUでカプセル化されたエントソームゲル フラクショナルレーザー; 5Eグループ:5-FUでカプセル化されたエントソームゲル。 CO 2 グループ:CO 2 フラクショナルレーザー治療;および対照群。 Aをウサギの耳の肥厚性瘢痕組織の最も厚い部分の厚さとして定義し、Bをウサギの耳の肥厚性瘢痕組織の最も厚い部分(中心点に近い)から1.0cm離れた厚さとして定義しました。相対的な厚さはA / Bによって計算されます。皮膚瘢痕肥大はSEIによって説明されました。 SEI =新しく形成された真皮の面積/傷のない真皮の面積。 SEI> 1.5は肥厚性瘢痕を示しています。
統計
すべての実験を3回繰り返した。データは平均±標準偏差(SD)として表されます。統計分析は、SPSSバージョン19.0(SPSS Inc.、シカゴ、米国)を使用して実行されました。学生の t テストは、有意性を計算するために使用されました。 * p 値<0.05は統計的に有意であると見なされました。 ** p 値<0.01は統計的に非常に重要であると見なされました。 *** p 値<0.001は統計的に非常に有意であると見なされ、**** p 値<0.0001は統計的に非常に非常に有意であると見なされました。
結果
5-florouracil(5E)でカプセル化されたエトソームの品質評価
まず、5-フロロウラシル(5E)でカプセル化されたエトソームゲルの品質を検証するために、透過型電子顕微鏡(TEM)観察によって形態と直径を検出しました。浮遊状態のエトソームは、顕微鏡下で100 nm未満の、普遍的なサイズの完全な円または楕円形の球形の小胞を形成しました(図1a–b)。ゲル製剤化後、エトソームは無傷のままでした(図1c–d)。レーザー粒子サイズアナライザーを使用すると、懸濁状態のエトソームの直径は87.72±9.27 nmであり、PDIは0.10±0.01でした。一方、エトソームの粒子サイズは98.78±10.88 nm、PDIは0.11±0.02でした。静力学の比較は、粒子サイズに有意差がないことを示しています( p > 0.05)。さらに、両方のPDIに有意差はありませんでした( p > 0.05)。さらに、レーザー粒子サイズアナライザーとTEMから得られたデータは、同等の結果を示しました。さらに、捕捉効率(EE)も超遠心分離法を使用して決定されました(表1)。結果は、エトソーム懸濁液のEEが10.47±1.47%であり、エトソームゲルのEEが11.56±1.12%( n )であることを示しました。 =6)、重要性なし( p > 0.05)。結論として、エトソームの懸濁状態とゲル状態では、形態と粒子サイズの変化は見られませんでした。
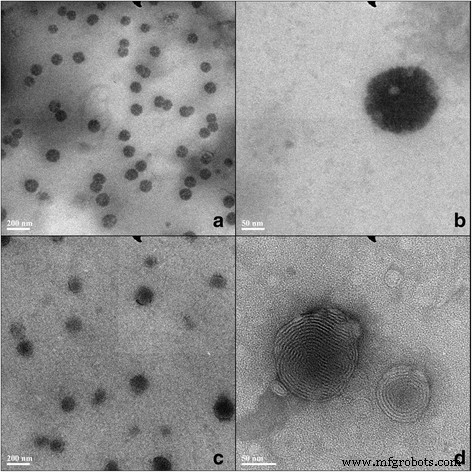
5-FUエトソームの透過型電子顕微鏡画像。ソリューションのエトソーム( a および b )およびゲルのエトソーム( c および d )
CO 2 フラクショナルレーザーは、invitroで肥厚性瘢痕を介して5E透過性を促進します
5-フルオロウラシル(5-FU)でカプセル化されたエトソームの品質を評価した後、CO 2 の有無にかかわらずヒト肥厚性瘢痕におけるその透過性を調査しました。 invitroでのフラクショナルレーザー。 ヒト肥厚性瘢痕組織はCO 2 で照射されました フラクショナルレーザー、次に5Eを均等に適用しました。 5-FUの累積濃度は、HPLCによって1、3、6、10、16、および24時間で測定されました(2)。 CO 2 の5-FU累積濃度を比較しました 異なる時点で5-フロロウラシル(5EL)グループと5Eグループでカプセル化されたエトソームと組み合わせたフラクショナルレーザー。 1時間後、5ELグループの5-FU累積濃度は4.15±2.22μg/ ml / cm 2 でした。 、5Eグループの濃度(0.73±0.33μg/ ml / cm 2 )よりも高かった 、 p <0.001)。長期治療(24時間)では、5ELグループの5-FU累積透過濃度(107.61±13.27μg/ ml / cm 2 )も5Eグループよりも高かった(20.73±3.77μg/ ml / cm 2 、 p <0.0001)。以前の3、6、10、および16時間の時点では、5ELグループは常に5Eグループよりも高い5-FU累積透過濃度を示しました(図2a)。また、5EL群の5-FUの保持量は24.42±4.37μg/ cm 2 でした。 、5Eグループよりも高い(12.45±1.64μg/ cm 2 、 p <0.01、 n =6)(図2b)。この結果は、CO 2 フラクショナルレーザー照射は、ヒト肥厚性瘢痕組織を介して5-FUを含むリポソームを有意に促進し、invitroでの肥厚性瘢痕組織における5-FUの保持を助けることができます。
<図>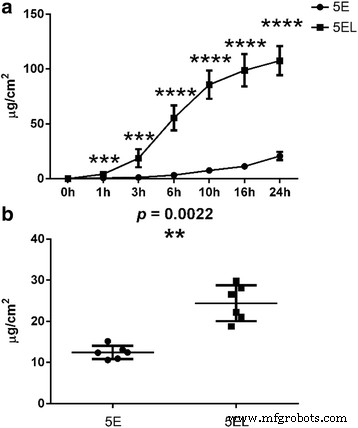
CO 2 フラクショナルレーザーは、invitroで肥厚性瘢痕を介して5E透過性を促進します。 a invitroでのヒト肥厚性瘢痕の24時間研究における5Eおよび5ELグループの浸透の比較。値は平均±SDとして表されました。 n =6. b 24時間の適用後、invitroでの肥厚性瘢痕における5-FUの累積保持。 n =6. *** p 値<0.001は統計的に非常に有意であると見なされました、**** p 値<0.0001は統計的に非常に非常に有意であると見なされました
CO 2 の浸透効果の向上を評価するために、Rhoでラベル付けされた5Eを使用して5-FU浸透の深さと程度を決定しました。 invitroでのフラクショナルレーザー。蛍光アッセイを使用して、5-FU処理の1、6、および24時間後の5Eおよび5ELグループの強度を示しました(図3a)。結果は、1時間の5EL処理後、Rho蛍光が表皮と真皮の浅い層、特にCO 2 の周りに分布したことを示しました。 フラクショナルレーザー誘起ガス化ゾーン。対照的に、CO 2 なし フラクショナルレーザー照射、Rho蛍光分布は5Eグループの表皮領域に限定されていました。 5ELグループで6時間処理した後、Rho蛍光は真皮深部に拡大し、より多くの蓄積を示しました。 5E群の蛍光分布は真皮に現れ始めたが、蛍光強度は真皮から表皮へと徐々に減少した。 24時間の処理後、2つのグループの蛍光は皮膚組織全体に広く分布していましたが、5ELグループの蛍光強度は有意に高かった。さらに、リリースバージョン4.0 SP2画像分析ソフトウェアを使用して、両方のグループの蛍光強度を計算するための定量分析を行いました。定量分析の結果は、5Eグループよりも5ELグループで有意に増加したRho蛍光強度を示しました(1時間:59.61±6.39対6.39±1.64、 p <0.0001; 6時間:163.32±13.23対49.89±4.01、 p <0.0001; 24時間:270.36±8.73vs。 148.25±16.89、 p <0.0001)(図3b)。要約すると、CO 2 フラクショナルレーザー照射は、invitroでヒト肥厚性瘢痕組織への5Eの浸透を大幅に促進します。
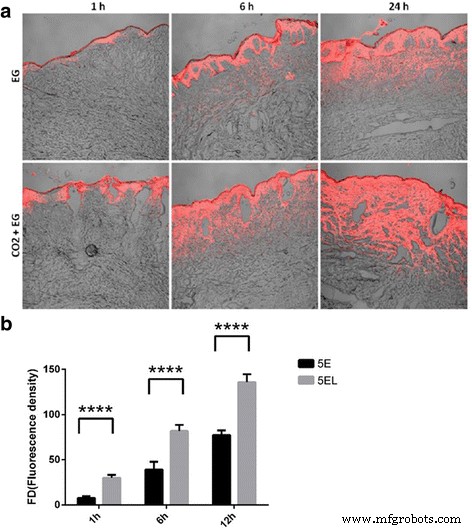
CO 2 フラクショナルレーザーは、invitroで肥厚性瘢痕を介して透過性を促進します。 a 赤色蛍光は、in vitroで1、6、および24時間後に肥厚性瘢痕組織に浸透したエトソームとラベル付けされています。 b 1、6、および24時間後のinvitroでの肥厚性瘢痕組織上のローダミン6GO標識エトソームの蛍光強度。 **** p 値<0.0001は統計的に非常に非常に有意であると見なされました
COの期間 2 フラクショナルレーザーはinvivoで5-FUの浸透を促進します
CO 2 のより実質的な証拠を入手する フラクショナルレーザー効果、ウサギ肥厚性瘢痕モデルを使用して、invivoで5-FU浸透を実行しました。ウサギ肥厚性瘢痕モデルの設定は、方法として説明されました。 CO 2 の適用後のさまざまな時点(3時間、6時間、12時間、24時間、3日、および7日) フラクショナルレーザー、5Eまたは5EL処理が実行され、蛍光分布はCLSMによって即座に決定されました(図4)。 Rho蛍光は広範囲に見られ、切除帯に近いウサギの耳の肥厚性瘢痕の真皮層に広く分布していました(図4a)。これらの結果は、5Eと混合されたRhoが主にCO 2 の後に多孔質チャネルを介して浸透することを示している可能性があります。 フラクショナルレーザー照射。蛍光は、分布領域が小さい場合でも、6時間5EL後に真皮組織を取り巻く切除ゾーンで検出できます(図4b)。蛍光分布領域は、薬物治療後12時間も縮小し続けます。これは、創傷が治癒するとミクロポーラスチャネルが徐々に閉じられることを示しています(図4c)。 CO 2 の24時間、3日、7日の治療後 フラクショナルレーザー照射では、蛍光は開口部周辺のクラスト細孔内でのみ見られ、真皮への浸透は見られませんでした(図4d–f)。これは、CO 2 表皮の完全な再上皮化により、部分的なレーザー透過効果は消失しました。私たちのデータは、マイクロチャネルの開口部が5EL治療による薬物浸透に重要な役割を果たすことを示唆しました。その後、レーザー照射後3時間、6時間、12時間、24時間、3日、7日のマイクロチャネル開口率をそれぞれ計算しました。 3時間と6時間の時点で、ミクロポーラスチャネルはすべて開いていました。これは、ミクロチャネルの開口率が100%であることを示しています。マイクロチャネルの開口率は、12時間で90.59%、24時間で15.58%に低下し始めました。特に、ミクロポーラスチャネルは、5EL処理の3日後と7日後にすべて閉じられました。まとめると、これらの結果は、CO 2 フラクショナルレーザーは、invivoでウサギ肥厚性瘢痕組織への薬物浸透を制御します。
CO 2 フラクショナルレーザーは、invivoでマイクロチャネルの開口率を促進します。赤色蛍光は、エトソームがウサギの耳の肥厚性瘢痕組織に0時間浸透することを示しています( a )、6時間( b )、12時間( c )、24時間( d )、3日( e )、および7日( f )CO 2 の後 インビボでのフラクショナルレーザー治療
InVivoでの肥厚性瘢痕に対する5ELの治療効果
5EL治療を深く理解するために、ウサギの耳の肥厚性瘢痕の相対的な厚さの測定を行いました。ウサギの耳の肥厚性瘢痕モデルの設定後、5EL治療前後の相対的な厚さの値を計算しました。治療群の前に有意差は見られなかった。ただし、5ELグループの相対的な厚さは1.27±0.15であり、5Eグループよりも大幅に小さかった(1.52±0.10、 p <0.05)および未処理(1.61±0.15、 p <0.0001)グループ(図5)。興味深いことに、CO 2 の間に大きな変化はありませんでした レーザー治療のみのグループと5ELグループ。これらのデータは、CO 2 フラクショナルレーザーは、invivoでウサギの耳の肥厚性瘢痕を治療する上で主要な役割を果たします。
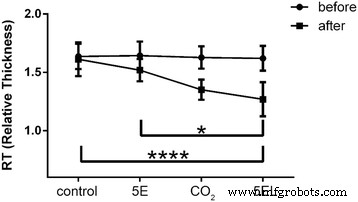
異なる治療を適用する前後のウサギ肥厚性瘢痕の相対的な厚さの比較。 5EL:CO 2 と組み合わせた5-FUでカプセル化されたエントソームゲル フラクショナルレーザー、 n =14; CO 2 :CO 2 フラクショナルレーザーのみ、 n =12; 5Eグループ:5-FU、 n でカプセル化されたエントソームゲル =14;コントロール:空白、 n =16。* p 値<0.001は有意であると見なされました、**** p 値<0.0001は統計的に非常に非常に有意であると見なされました
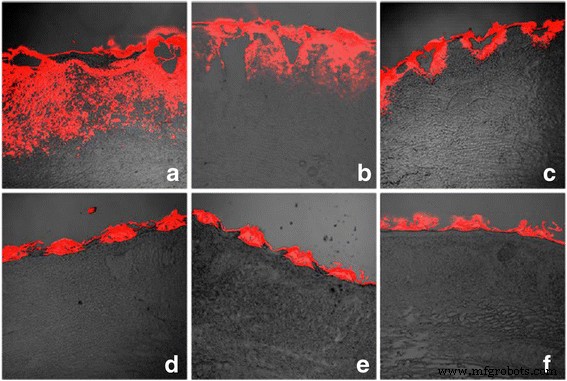
また、ウサギの耳の肥厚性瘢痕の形態を比較して、CO 2 の使用の違いを判断しました。 フラクショナルレーザー。 5ELグループでは、肥厚性瘢痕が平らになり、色が著しく淡いピンクに変わりました(図6a–b)。 CO 2 で フラクショナルレーザー治療のみのグループでは、肥厚性瘢痕の厚さがある程度減少し、その色は淡い赤に変わりました(図6c–d)。 5E群では、肥厚性瘢痕の厚さはわずかに減少しましたが、色は明るい赤のままでした(図6e–f)。最後に、未治療群では治療前と比較して有意な変化はありませんでした(図6g–h)。次に、ウサギの耳の肥厚性瘢痕組織でこれら4つのグループを治療してから、7日後にH&E染色を病理分析に使用しました(図7)。 5ELグループとCO 2 フラクショナルレーザー治療のみのグループでは、肥厚性瘢痕と点状の皮の皮膚層の厚さが減少し、まれな表在性真皮コラーゲン線維が結節状またはらせん状に配置されていました(図7a–b)。 5E群と未治療群では、多数の皮膚コラーゲン線維浸透、コラーゲン線維の無秩序な配列、表在性真皮結節状またはらせん状の配列が見られました(図7c–d)。肥厚性瘢痕のもう1つの重要な評価方法は、瘢痕隆起指数(SEI)です。相対的な厚さのパターンと同様に、5ELグループ(1.16±0.08)およびCO 2 のSEI フラクショナルレーザー治療のみのグループ(1.22±0.10)は、5Eグループ(1.32±0.13)および未治療グループ(1.49±0.08)と比較して有意に減少しました(図8)。まとめると、形態分析とSEI計算データはCO 2 を示しています フラクショナルレーザーは、invivoでウサギの耳の肥厚性瘢痕を治癒するのに機能します。
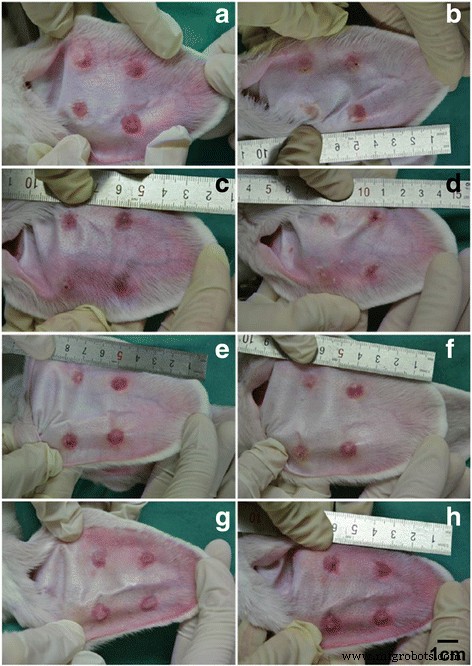
さまざまな治療を7日間適用する前後の、ウサギの肥厚性瘢痕の写真画像。 5ELグループ:CO 2 と組み合わせた5-FUでカプセル化されたエントソームゲル フラクショナルレーザー、前( a )およびその後( b )7日間の治療。 CO 2 グループ:CO 2 フラクショナルレーザー、前( c )およびその後( d )7日間の治療。 5EグループB:前に5-FUでカプセル化されたエントソームゲル( e )および後( f )7日間の治療。および空白のグループ:空白、前( g )およびその後( h )7日間の治療
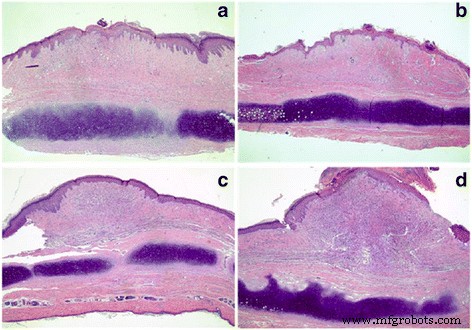
さまざまな治療を7日間適用した後の、ウサギの肥厚性瘢痕のH&E組織学的分析。 5ELグループ:CO 2 と組み合わせた5-FUでカプセル化されたエントソームゲル フラクショナルレーザー( a ); CO 2 グループ:CO 2 フラクショナルレーザー治療( b ); 5Eグループ:5-FUでカプセル化されたエントソームゲル( c );および空白のグループ:空白( d )。元の倍率:×40
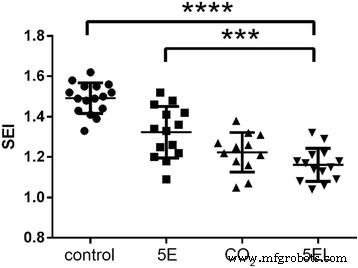
さまざまな治療を7日間適用した後のウサギ肥厚性瘢痕のSEIの比較。 5EL:CO 2 と組み合わせた5-FUでカプセル化されたエントソームゲル フラクショナルレーザー、 n =14; CO 2 :CO 2 フラクショナルレーザー、 n =12; 5E:5-FU、 n でカプセル化されたエントソームゲル =14;コントロール:空白、 n =16。*** p 値<0.001は統計的に非常に有意であると見なされ、**** p 値<0.0001は統計的に非常に非常に有意であると見なされました
ディスカッション
薬物治療は、肥厚性瘢痕の非外科的治療のための、主に局所注射または局所注射としての主な治療アプローチです。さまざまな薬の副作用のために、局所注射はしばしば少量に制限され、したがって狭い範囲の治療しか許されません。また、薬物の半減期が短いため、瘢痕に高濃度が持続する場合は、注射を繰り返す必要があります[6、30、31]。 In addition, because of the scar tissue is very concentrated and with severe pain during injections is often experienced, patients often do not accept for treatment. Although external drug usage having advantage of being convenient, painless, with long-term stability, low side effects, avoiding to affection of the gastrointestinal environment [7, 8], there are several limitations. First of all, topical and injected drugs availability is limited by special pathological scar tissue structure, which presents with a thickening of the stratum corneum and hyperplasia of the dermis, which hinders the penetration of the drug and achieving an effective therapeutic concentration. Recent reports have proven this and described how external use of drugs inefficiently penetrates the scar tissue [4, 9]. Ethosomes, proposed by Touitou et al. [10] in 2000 as a transdermal drug carrier, have been widely reported [11, 12, 32]. In this study, we improved the ethosomes preparation process to nano-level (particle size 70~90 nm). This change of a new nanoscale dimensions and the spatial conformation of the ethosomes allow them to penetrate into the scar tissue through a narrowly tightly connected cell gap not only due to the small size, but also by the similarity to the cell membrane of scar tissue cells. Based on such penetration mechanisms, ethosomes become a convenient transdermal drug carrier [14, 33, 34]. However, the anti-scar drug 5-FU encapsulated with ethosomes is mainly concentrated in the epidermis and dermis, which is not conducive to fibroblasts in deeper layers of the dermis. Therefore, our purpose is to explore a method that would allow to increase the penetration of drugs and would promote the uniform dispersion of drugs in scar tissue.
So far, commonly used methods to promote the penetration are divided into two categories:the promotion of chemical substances and physical methods to enhance permeability. The physical enhancement techniques include electroporation, iontophoresis, laser, microdermabrasion, microneedle, pressure, radiofrequency induction, and sonography [35]. There are many different types of lasers that have been shown to promote percutaneous administration, and ablative fractional lasers become the most popular laser in recent years for promoting drug penetration into the skin [20]. Ablative fractional laser can not only extremely reduce drug dosage, but also be conducive to drug penetration into deep skin and achieve high local concentrations to obtain a therapeutic effect. CO2 fractional laser, Erbium-doped Yttrium Aluminum Garnet (Er:YAG) fractional laser, and Erbium-doped Yttrium Scandiu Gallium Garnet (Er:YSGG) fractional laser can produce ablative zone or microporous channels on the surface of the skin. Compared with Er:YAG fractional laser (2940 nm wavelength) and Er:YSGG fractional laser (2790 nm wavelength), CO2 fractional laser (10,600 nm wavelength) has lower water absorption coefficient, larger thermal damage, and greater destruction effect of stratum corneum of the epidermis, which is more conducive to promote penetration effect [36].
In this study, 5-FU retention in the 5EL group (24.42 ± 4.37 μg / cm 2 ) was significantly higher than in the 5E group (12.45 ± 1.64 μg/cm 2 ) in scar tissue of 24 h treatment in vitro. Additionally, in Rho-labeled assay, 5EL group has shown higher fluorescence intensity than 5E group at 1-, 6-, and 24-h treatment time points. Image analysis showed that fluorescence can be found distributed in the gasification zone and surrounding dermal tissue matrix after 1-h CO2 laser treatment in the 5EL group, and the fluorescence in 5E group is only distributed in the epidermis. After 6- and 24-h treatment, diffuse fluorescence range is wider and fluorescence intensity is higher in the 5EL group than in the 5E group. CO2 fractional laser-induced gasification zone provided an effective way for drug penetration through the skin scar tissue, enlarge range of dermis penetration depth, and retention content in scar tissue. There are three different forms of thermal effect damage by CO2 fractional laser acting on the skin or scar tissue, from center to outliner, the gasification zone, thermal coagulation necrosis zone, and thermal denaturation zone [37]. Fluorescence data showed that Rho fluorescence was distributed from more concentrated gasification zone to diffused tissue, suggesting that there is no effect for permeation of drugs in thermal coagulation necrosis zone and thermal denaturation zone, which also confirmed the feasibility of CO2 fractional laser for the promotion of topical anti-scarring drug penetration. Together, CO2 fractional laser is conducive to more anti-scarring drugs 5-FU retention in scar tissue and achieve high drug concentration required to strengthen the anti-scarring effect.
The duration of CO2 fractional laser enhancing 5E was evaluated by CLSM on rabbit ear hypertrophic scar in vivo. The opening rates of microporous channels for drug permeation were 100% (0 h), 100% (6 h), 90.59% (12 h), and decreased to 15.58% (24 h) after CO2 fractional laser treatment of hypertrophic scar. Moreover, microporous channel opening rates dropped to zero on 3 and 7 days, and the drug can no longer penetrate into the skin through these channels. These results were consistent with that of epidermal re-epithelialization after ablative fractional laser irradiation, which is the skin wound around the keratinocytes to the wound defect migration and proliferation, covering the wound to form a complete layer of cells formed by the epidermis. When the dermal layer of skin was wound, the repair process will immediately start and quickly rebuild the skin barrier [38, 39]. The whole skin tissue trauma repair process can be divided into four continuous and overlapping steps:coagulation, inflammation, re-epithelialization, and remodeling [40]. Human skin after ablation of the fractional laser irradiation injury area (including the gasification area and coagulation necrosis area) complete epidermal re-epithelialization in 2 to 3 days and dermal remodeling for at least 4 weeks [41]. Thus, although the lesion in the dermis does not heal within 24 h after the CO2 laser treatment, the epidermis has completed the complex epithelization, including the formation of the stratum corneum, where the topical drug could not penetrate through channels. Taken together, epidermis, especially the stratum corneum, is still the main barrier for drug penetration through the skin.
In addition, our CLSM data showed both in in vitro human hypertrophic scar skin and in vivo rabbit ear hypertrophic scar skin, Rho-labeled 5E can penetrate the necrotic coagulation layer and the formation of crust on the surface after the CO2 fractional laser irradiation. It suggested that the skin under the crust but not the coagulation necrotic layer and crust tissue can impede the penetration of drug. Therefore, 24 h is the critical time-point for the effect of CO2 fractional laser on the penetration effect of hypertrophic scar in rabbits.
It has been reported that the clinical application of exfoliative fractional laser is an effective method to treat various skin diseases (such as solar keratosis, basal cell carcinoma, Bowen’s disease, etc.) [25,26,27,28]. However, the clinical efficacy of CO2 fractional laser in combination with drugs has not been explored in the treatment of hypertrophic scars [42, 43]; in particular, there are no reports of combined CO2 fractional laser (physical technique) with anti-scar drug nano-level ethosomes (chemical substances promoting scar penetration) for the treatment of hypertrophic scars. Using in vivo study, we performed a rabbit hypertrophic scar model for validation of CO2 fractional laser protocol. On the seventh day after intervention, the relative thickness of the four groups of hypertrophic scar was measured:experimental group (CO2 fractional laser combined with 5-FU EG):1.27 ± 0.15
The toxicity of the ethosomes should be a big concern in this study. Nevertheless, after reviewing literature, there are no results exhibiting the toxicity of ethosomes in vitro or in vivo study [44,45,46]. The permeability mechanism of ethosomes is mainly as follows:high concentration of ethosomes, the flexibility, and fluidity of ethanol liposome membrane, makes ethosomes deform in the process of transmission, and enhances the permeability in scar tissue [47].
Although the difference between the experiment group and control group A was not statistically significant, the relative thickness and SEI of the experimental group was smaller than that in the control group A. Both groups were treated with CO2 fractional laser, with or without 5E. This finding suggests that CO2 fractional laser may have the dominant role, which overtakes the minor effect of 5E drug in the final anti-scar effect.
Conclusion
CO2 fractional laser can rapidly and significantly promote 5-fluorouracil encapsulated ethosomes’ permeability through hypertrophic scars in vitro. CO2 fractional laser is a potentially efficient method of promoting drug permeation in hypertrophic scars’ treatment. Our hypertrophic scar model (rabbit) showed that CO2 fractional laser combined with external-loaded 5-fluorouracil encapsulated ethosomes can effectively cure hypertrophic scars. Also, CO2 fractional laser itself can facilitate collagen remodeling in hypertrophic scar of rabbit ears. CO2 fractional laser can significantly promote the permeation of 5-fluorouracil encapsulated ethosomes, but the effect begins to relinquish 24 h after CO2 fractional laser irradiation, which indicates that 24 h is a critical period.
ナノマテリアル
- CO2とNdレーザー切断:違いは何ですか?
- CO2レーザーカッターで何を作りますか?
- Mantechレーザーマシンに含まれるLightburnレーザーソフトウェア
- ファイバーレーザーとCO2レーザー
- CNCフライス盤またはCO2レーザー加工機
- 異なる回転角のエンクロージャー内のTiO2-水ナノ流体の安定性と自然対流に関する実験的研究
- らせん状溝管内のTiO2-水ナノ流体の流れと熱伝達特性に関する実験的研究
- 分子動力学法によるアブレシブナノメートル切削プロセスに及ぼす衝撃方向の影響の研究
- タルボットキャビティと統合されたテーパー量子カスケードレーザーアレイ
- 異なるMOS容量の負の容量電界効果トランジスタの比較研究
- なぜCO2レーザー彫刻機が人気なのですか?



