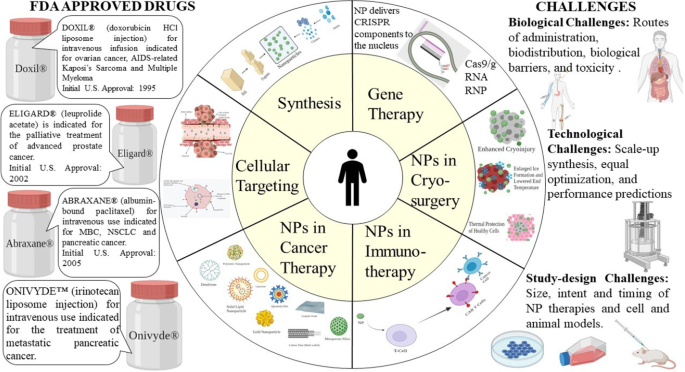
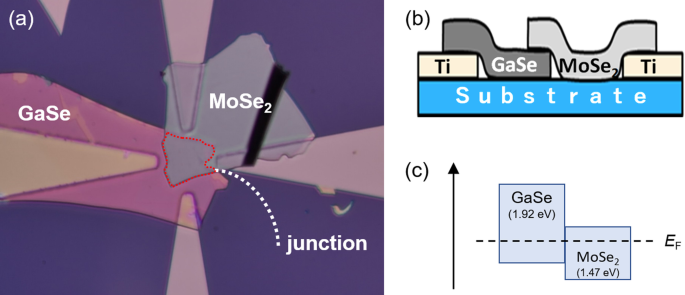
癌治療のためのナノ粒子:現在の進歩と課題
要約
癌は、複雑な病態生理学を伴う死亡および罹患の主要な原因の1つです。従来の癌治療には、化学療法、放射線療法、標的療法、および免疫療法が含まれます。しかし、特異性の欠如、細胞毒性、多剤耐性などの制限は、好ましい癌治療にとって大きな課題となります。ナノテクノロジーの出現は、癌の診断と治療の分野に革命をもたらしました。ナノ粒子(1〜100 nm)は、生体適合性、毒性の低減、より優れた安定性、強化された透過性と保持効果、正確なターゲティングなどの特定の利点により、癌の治療に使用できます。ナノ粒子はいくつかの主要なカテゴリーに分類されます。ナノ粒子ドラッグデリバリーシステムは特別であり、腫瘍および腫瘍環境の特性を利用します。ナノ粒子は、従来の癌治療の限界を解決するだけでなく、多剤耐性を克服します。さらに、新しい多剤耐性メカニズムが解明され、研究されるにつれて、ナノ粒子はより精力的に研究されています。ナノ製剤のさまざまな治療上の意味合いは、癌治療のまったく新しい展望を生み出しました。ただし、ほとんどの研究はinvivoおよびinvitroの研究に限定されており、承認されたナノドラッグの数は何年にもわたってあまり増幅されていません。このレビューでは、さまざまな種類のナノ粒子、ターゲティングメカニズム、および癌治療における腫瘍学的影響について承認されたナノ治療薬について説明します。さらに、臨床翻訳における現在の展望、利点、および課題についても要約します。
はじめに
癌は、制御されていない、ランダムな細胞分裂と侵襲性を特徴とする一連の疾患の総称です。数年にわたる広範な努力は、癌の様々な危険因子を検出することに焦点を合わせてきました。一部の癌では、病因は放射線や汚染などの特定の環境(後天的要因)に影響を及ぼしてきました。しかし、バランスの悪い食事、タバコの消費、喫煙、ストレス、身体活動の欠如などの不健康なライフスタイルは、がんのリスク決定に大きく影響します[1、2]。これらの外的要因は癌の主な原因として認識されていますが、癌原遺伝子の変異、腫瘍抑制遺伝子の発現パターン、およびDNA修復に関与する遺伝子の関与を推定することは困難です。がんの症例のうち、遺伝性遺伝と関連しているのはわずか5〜10%です[3]。加齢は、がんおよび多くの個々のがんの種類のもう1つの重大な危険因子です。
癌は世界的に重大な公衆衛生問題の1つであり、2番目に多い死因です。アメリカ癌協会によると、2021年末までに新たな症例数は190万人になると予想されています[4]。癌治療で使用される従来の治療アプローチには、手術、化学療法、放射線療法、標的療法、免疫療法、およびホルモン療法が含まれます[5、6]。化学療法と放射線療法は細胞増殖抑制と細胞毒性の能力を持っていますが[7]、これらのアプローチはしばしば急性の副作用と再発の高いリスクと関連しています。誘発される最も一般的な副作用には、神経障害、骨髄抑制、胃腸および皮膚の障害、脱毛、および倦怠感が含まれます。さらに、アントラサイクリン、ブレオマイシンによる心毒性、肺毒性など、いくつかの薬剤固有の副作用があります[8](図1)。
がん治療のためのナノ粒子
標的療法の出現により、精密療法が成長しました[9]。しかし、多剤耐性などの避けられない副作用が依然として多く、治療効果を制限しています[8]。免疫療法剤は、原発性癌を治療するだけでなく、遠隔転移を予防し、再発率を低下させることにより、有望な結果をもたらしました[10]。それにもかかわらず、自己免疫疾患は免疫療法の主要な副作用です。さらに、研究と証拠の断片は、免疫療法がリンパ腫よりも固形腫瘍に対して効果が低いことを示唆しています[11]。これらの癌は、免疫細胞が浸潤するのが非常に難しい異常な細胞外マトリックス(ECM)を作成します[12]。これらの新たに進化した標的療法および免疫療法は、表皮および真皮の悪性行動および正常な恒常性機能に不可欠なシグナル伝達経路を妨害し、皮膚科学的有害事象(dAE)を引き起こします[13]。
これらすべてのことを考慮すると、近年、癌の正確な治療法を模索するための新しい戦略の進歩に対する需要が高まっています。ナノ粒子を使用する既存の治療アプローチの限界に対処するために、最近の努力がなされてきた。ナノ粒子ベースのドラッグデリバリーシステムは、優れた薬物動態、正確なターゲティング、副作用の低減、および薬剤耐性を実証することにより、癌の治療と管理における利点を反映しています[14、15]。
ナノテクノロジーの進歩に続いて、多くのナノ治療薬が商品化され、広く販売されており、2010年以降、さらに多くのナノ治療薬が臨床段階に入っています。ナノ治療薬は、薬物送達システムおよび抗腫瘍多剤の分野で進歩を遂げています。薬剤併用療法と薬剤耐性メカニズムの阻害の機会を提供することによる耐性(MDR)[16]。 1960年代にETHチューリッヒで医療にナノテクノロジーを適用するための先駆的な努力がなされました[17]。この組み合わせは、さまざまな診断デバイスとより優れた治療法を開発する上でより優れた融合であることが証明されています。このレビューは、主にナノ治療薬の適用の基本原則、現在の課題の見通しに焦点を当て、将来の研究の道筋を説明しています。
ナノ粒子
ナノ粒子(NP)は、技術的には1次元が100 nm未満で、同じ材料のバルクサンプルには通常見られない独自の特性を持つ粒子として定義されています[18]。ナノ粒子の全体的な形状に応じて、これらは0D、1D、2D、または3Dに分類できます[19]。ナノ粒子の基本的な組成は非常に複雑で、表面層、シェル層、コアで構成されています。コアは基本的にNPの中心部分であり、通常はNP自体と呼ばれます[20]。高表面積対体積比、非類似度、サブミクロンサイズ、強化されたターゲティングシステムなどの優れた機能により、これらの材料は学際的な分野で非常に重要になっています。
NPは、強化された透過性と保持(EPR)効果を高めるために、組織に深く浸透することがわかっています。さらに、表面特性は、上皮の開窓を効果的に交差させることにより、バイオアベイラビリティと半減期に影響を与えます[21]。たとえば、親水性ポリマーであるポリエチレングリコール(PEG)でコーティングされたNPは、オプソニン作用を減少させ、免疫系のクリアランスを回避します[22]。さらに、粒子ポリマーの特性を操作することにより、薬物または活性部分の放出速度を最適化することが可能です。全体として、NPの明確な特性は、癌の管理と治療における治療効果を調節します。
NPの合成
NPの形状、サイズ、構造はさまざまです。これを達成するために、多くの合成方法が採用されています。これらの方法は、大きく2つのグループに分類できます。1)ボトムアップアプローチと2)トップダウンアプローチです。これらのアプローチは、反応条件と操作に基づいて、さらにさまざまなサブクラスに分類できます(図2)。
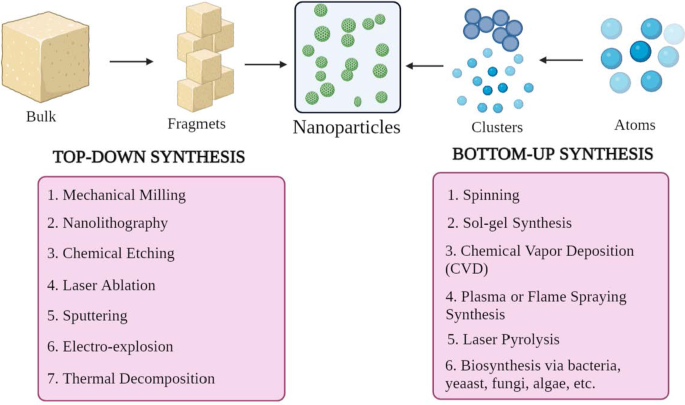
NP合成の分類 a トップダウンおよび b ボトムアップアプローチ
ボトムアップアプローチ
この方法では、原子からクラスター、NPに至るまで材料を構築します。つまり、より単純な物質から構築するため、建設的方法として知られています[23]。一般的に使用される方法には、紡糸、ソルゲル合成、化学蒸着(CVD)、プラズマまたは火炎溶射合成、レーザー熱分解、および生合成があります。
トップダウンアプローチ
これは破壊的方法としても知られており、バルク材料または物質を減らしてNPを合成します。より大きな分子は、NPに変換されるより小さな単位に分解または分解されます[24]。これには、メカニカルミリング、ナノリソグラフィー、化学エッチング、レーザーアブレーション、スパッタリング、電気爆発、熱分解などの技術が含まれます。
注目すべきことに、NPのサイズ、形状、電荷などの形態学的パラメーターは、反応条件やその他の合成パラメーターを変更することで変更できます[25]。その上、成長メカニズムはまたNPの化学的性質を決定します。したがって、成長メカニズムを理解することは、必要なNPを合成するために不可欠です。
セルラーターゲティングのメカニズム
効果的な癌治療のためには、正常な健康な細胞を温存する腫瘍細胞を標的とする優れた能力を備えた薬物または遺伝子送達システムを開発または設計することが不可欠です。それは治療効果を高め、それによって細胞毒性の影響から正常細胞を保護します。これは、癌細胞を間接的に標的とする、腫瘍微小環境(TME)へのNPの適切に組織化された送達によって達成できます。これらのナノ製剤は、多くの生理学的および生物学的障壁を通過する必要があります。これらのバリアは、いくつかの層(上皮、内皮、細胞膜)とコンポーネント(機械的および物理化学的バリアと酵素的バリア)の複雑なシステムです。これらの事実は、非特異的なターゲティングを防ぐために、NPのサイズ、生体適合性、および表面化学に関する仕様を課します。しかし、NP薬物分子の単なる細胞質ゾル内在化は、それがその細胞内標的に到達することを意味するものではありません。細胞または核のターゲティングを可能にするには、特定のエンジニアリングと最適化が必須です。
これまでにいくつかの研究が行われ、NPベースの薬物標的設計を発見するためにさらにいくつかの研究が進行中です。これらのナノキャリアは通常、1)ターゲットに到達するまで血管系(血液)で安定した状態を維持する能力、TME、2)細網内皮系(RES)クリアランスを逃れる、3)単核食細胞系を逃れる( MPS)、4)腫瘍血管系を介してTMEに蓄積し、5)腫瘍液への高圧浸透、6)標的に到達し、腫瘍細胞とのみ相互作用します[26]。表面の機能化、物理化学的特性、病態生理学的特性などの重要な側面が、NP薬物標的化のプロセスを調節します。
一般に、がん治療に適していると考えられるNPの直径範囲は、10〜100nmです。 NPキャリアと癌細胞および腫瘍生物学との間の相互作用およびクロストークのプロセスを理解するために、標的化メカニズムに取り組むことが重要です。ターゲティングメカニズムは、パッシブターゲティングとアクティブターゲティングの2つのグループに大きく分類できます。
パッシブターゲティング
癌細胞における少数の高分子の優先的な蓄積の観察は、1980年代後半に発見されました。腫瘍に蓄積することが報告された最初の高分子は、松浦と前田によるポリ(スチレン-co-マレイン酸)-ネオカルジノスタチン(SMANCS)でした[27]。さらなる研究では、この優先的な分布は、損傷した腫瘍血管に見られる開窓の発生と、リンパ排液の低下に起因し、その融合は「強化された透過性と保持効果」として知られています。
低酸素症や炎症などの特定の条件下では、血管の内皮層がより透過性になります[28]。低酸素状態では、急速に成長する腫瘍細胞は、より多くの血管を動かしたり、既存の血管を飲み込んで対処したりする傾向があります。このプロセスは血管新生として知られています。これらの新しい血管は、正常な血管と比較して腫瘍血管の選択透過性が低い大きな細孔を持っているため、漏れがあります[29、30]。これらの大きな毛穴または開窓は、がんの種類、TME、および局在に応じて200〜2000nmの範囲です[31]。この急速で欠陥のある血管新生は、血管外漏出に対する抵抗をほとんど提供せず、NPがそのような血管から拡散し、最終的に癌細胞内に集まるのを可能にします。
正常組織では、リンパ管へのECF(細胞外液)の排出は、平均流速0.1〜2 µm / sで頻繁に発生し、一定の排出と更新を維持します[32]。腫瘍が形成されると、リンパ機能が低下し、間質液の取り込みが最小限に抑えられます[33]。この機能は、NPが除去されず、腫瘍間質に蓄積されないため、NPの保持に寄与します。このプロセスは、EPR効果の強化された保持部分を示します。この例外的な機能は、循環時間が短い分子には適用されず、癌細胞から急速に洗い流されます。したがって、このような状況を改善するために、これらの小分子をナノサイズの薬物担体にカプセル化することで、薬物動態を強化し、腫瘍の選択性を高め、副作用を軽減することが日常的に行われています[34]。
EPR効果よりも、TMEはパッシブターゲティングの重要な機能です。急速に増殖する腫瘍細胞の重要な代謝機能の1つは、解糖系です。それは細胞分裂の主要なエネルギー源であり[35]、周囲の環境を酸性にします。この低下したTMEのpHを利用して、低pHで薬物を放出するpH感受性NPを使用できます[36]。
このタイプの腫瘍ターゲティングは「パッシブ」と呼ばれます。パッシブターゲティングは、主にさまざまな腫瘍生物学(血管分布、漏出性)とキャリア特性(サイズと循環時間)に依存しています。このタイプの腫瘍標的化は、特定のタイプの腫瘍細胞に対する特定のリガンドを持っていません。 EPR効果は、1)血管新生およびリンパ管新生の程度または程度、2)血管周囲腫瘍浸潤の程度または程度、および3)腫瘍内圧などの基本的な腫瘍生物学に大きく依存します。これらの要因は、NPの物理化学的特性と組み合わされて、NPドラッグデリバリーシステムの効率を決定します(図3)。
パッシブセルラーターゲティング
パッシブターゲティングの例
タキサンは、癌治療に使用される最も成功した薬剤グループの1つです。パクリタキセルは、広範囲の癌に対して大きな効力を示しています。乳がん、肺がん(小細胞および非小細胞)、および卵巣がんは、タキサンで最も治療されている組織です。 US-FDAは、2005年に、進行性または転移性乳がん(MBC)に使用されるAbraxane®(アルブミン結合パクリタキセル、Abraxis Bio-Sciences)を承認しました。
アブラキサン®は、解重合を防ぐことで微小管を安定化させる抗微小管薬です。これは、薬物がチューブリン二量体からの微小管の集合を促進するときに発生します。この得られた安定性は、微小管の再編成を妨げます。これは、間期および有糸分裂の細胞機能中に非常に重要です。細胞周期と有糸分裂の間、よく使われるタキサンであるパクリタキセルは、それぞれ複数の星状体とともに異常な微小管配列を引き起こします。 Abraxane®を単独で、またはゲムシタビンなどの別の細胞毒性薬と組み合わせて、膵臓癌異種移植マウスモデルの膵臓ストロマを減少させます[37]。
GenexolPM®は、パクリタキセルの革新的なナノ製剤であり、CrELを含まない滅菌凍結乾燥高分子ミセル製剤です。試験によると、GenexolPM®はヌードマウスの最大耐量(MTD)が3倍高いことがわかりました。さらに、生体内分布は、肝臓、脾臓、腎臓、肺などのさまざまな組織で2〜3倍高いレベルを示し、癌細胞でより顕著に見られました。韓国ではMBCの治療が承認されています。膵臓がんの治療は、米国でまだ第II相臨床試験中です[38]。
DaunoXome®(リポソームダウノルビシン; Gilead Science / Diatos)は、腫瘍細胞の成長を抑える抗がん剤です。有効成分はダウノルビシンです。これは、皮膚、肺、腸に影響を与える癌の一種であるカポジ肉腫の治療に使用されるダウノルビシン(リポソーム型)のユニークな製剤です。 US-FDAは1996年にこれを承認しました[39]。
血管新生と血管新生はNPの拡散に影響を及ぼしますが、間質圧が高くなり、NPの蓄積が抑制されます。さらに、不均一な血液供給のために、腫瘍細胞の成長は不規則である。すなわち、血管に近い細胞は、血管から離れている細胞よりも速く分裂するか、またはコアを形成する低酸素または壊死領域の深部にある。腫瘍。高い間質圧を引き起こすこの不規則な漏出は、薬物の送達と蓄積を妨げ、血管新生プロセスを遅くします[34]。ただし、機械的または化学的のいずれかで、EPR効果を制御することは可能です。これらには、一酸化窒素、ペルオキシナイトレート、ブラジキニン、VPF(血管透過性因子)、超音波、放射線、温熱療法などが含まれます。ただし、特定の制限と禁忌があります。
アクティブターゲティング
アクティブターゲティングは、トランスフェリンや葉酸などの特定のリガンドまたは分子に依存します。これらは、標的細胞(臓器、組織、細胞、細胞内ドメイン)で特異的に発現または過剰発現する分子または受容体に結合します[40]。このタイプのターゲティングは、リガンドを介したターゲティングと呼ばれます[41]。ここで、保持や取り込みなどの特定の機能を持つリガンドを保有するNPは、より高い親和性が得られるように、ターゲットの近くにある必要があります。この戦略は、癌細胞に結合するNPの変化を促進し、薬物の浸透を促進します。同じことの最も重要な兆候は、1980年にリポソームの表面に移植された抗体で観察され[34]、続いてペプチド、アプタマーなどの他のさまざまなタイプのリガンドが観察されました。したがって、主な方法は、総生体内分布を変動させることなく、NPとターゲット間のクロストークを増加させることを目的としています[42]。アクティブターゲティングまたはリガンド媒介ターゲティングの重要なメカニズムは、標的基質受容体によるリガンドの同定です。例示的なリガンドには、タンパク質、ペプチド、抗体、核酸、糖、ビタミンなどの小分子などが含まれ得る[43]。最も一般的に研究されている受容体は、トランスフェリン受容体、葉酸受容体、糖タンパク質、および上皮成長因子受容体(EGFR)です。リガンドと標的の相互作用は、受容体を介したエンドサイトーシスを介して、膜の折り畳みとNPの内在化を引き起こします。アクティブターゲティングが行われるメカニズムにはさまざまなものがあります。腫瘍標的化の大部分は、一般にNPによる腫瘍細胞標的化によって行われます。このプロセスは細胞透過性を改善します。前に述べたように、トランスフェリンは広く研究されている受容体の1つです。これは、鉄を細胞に輸送するのを助ける血清糖タンパク質の一種です。これらの受容体は、ほとんどの腫瘍細胞、特に固形腫瘍で過剰発現していることがわかり、健康な細胞では低レベルで発現しています。したがって、トランスフェリンを特異的に標的とする関連リガンドでNPを修飾することができます[44]。たとえば、A2780卵巣癌細胞はトランスフェリンを過剰発現します。この機能は、そのような細胞を特異的に標的とするトランスフェリン修飾PEG-ホスファチジルエタノールアミン(Tf-Mpeg-pe)NPによって使用されます[45]。別の代替方法は、血管新生内皮細胞などの癌細胞に隣接する細胞を標的にすることです。これらの細胞はまた、腫瘍血管と密接に接触しています。この戦略は、癌細胞への血液供給を減らすことによって低酸素症と壊死を引き起こすことを可能にします。腫瘍組織は通常の組織よりも酸性であることがわかっています。これは、ワールブルク効果によって広く説明されています[46]。これは、癌細胞の代謝が解糖系に移行し、乳酸を形成することを説明しています。乳酸が蓄積すると細胞は死にます。この状況に対処するために、細胞は過剰な乳酸を細胞外環境に送り出すプロトンポンプを過剰発現し始め、それをより酸性にします。したがって、リポソームベースのpH感受性ドラッグデリバリーシステムが研究されてきた。
NPの多価性は、リガンドでコーティングされたNPと標的癌細胞とのクロストークを改善します。このようなNPの設計は、NPアーキテクチャとリガンド-ターゲット化学がメソッド全体の有効性に影響を与えるため、複雑です。投与経路、リガンド密度などの物理化学的特性[47]、NPのサイズ[8]などの他の要因が、システムの成功に貢献しています(図4)。
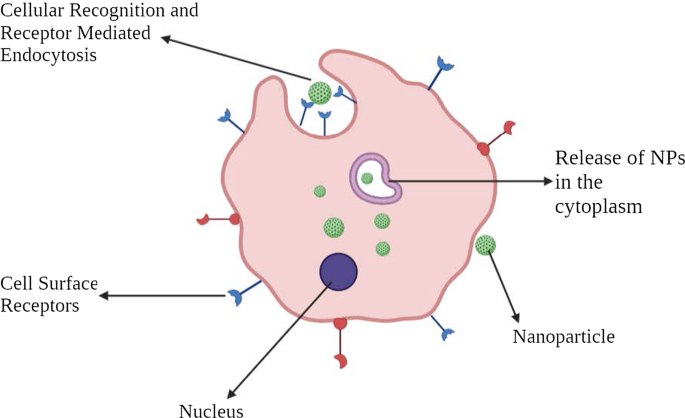
アクティブなセルラーターゲティングの図解
アクティブターゲティングの例
チロシンキナーゼ(TK)受容体のErbBファミリーのメンバーであるEGFRは、さまざまな種類の癌、特に扁平上皮細胞組織学で過剰発現しています。抗EGFR-PEG-AuNPおよび抗IgG-PEG-Auナノ粒子を含むゴールドNPは、ヒトSCCを標的とするために使用できます[48]。
ハーセプチン®は、乳がん細胞表面で過剰発現しているヒトEGF受容体-2(HER2)を標的とする治療薬です。 HER2を標的としたPEG化リポソームドキソルビシンは、アントラサイクリンの既知の副作用である心毒性を軽減するために開発されました[49]。
腫瘍内皮の表面は、血管新生の過程に関与する血管細胞接着分子-1(VCAM-1)として知られる糖タンパク質を発現します。ある研究では、乳がんモデルでVCAM-1を標的とするNPが強調されており、その潜在的な役割が示されています[50]。
ビタミンB9としても知られている葉酸は、ヌクレオチド合成に不可欠です。葉酸は、細胞に発現する葉酸受容体によって内在化されます。しかし、腫瘍細胞はFR-α(葉酸受容体のアルファアイソフォーム)を過剰発現しますが、FR-βは液体癌細胞で過剰発現します[51]。 NPによる葉酸受容体の標的化は、現在、特定の癌治療のために行われています[52、53]。
がん治療におけるナノ粒子
ドラッグデリバリーシステムで広く使用されているNPには、有機NP、無機NP、ハイブリッドNPがあります(図5)。
がん治療に使用されるさまざまな種類のナノ材料
有機ナノ粒子
高分子ナノ粒子
高分子ナノ粒子(PNP)は、さまざまなモノマーによって形成された特定の構造構造を持つ「コロイド高分子」として明確に定義されています[54]。薬物は、NPの外部に閉じ込められるか付着するかのいずれかであり、ナノスフェアまたはナノカプセルを作成して、標的での薬物放出の調節を実現します[55]。当初、PNPは、ポリアクリルアミド、ポリメチルメタクリレート(PMMA)、ポリスチレンなどの非生分解性ポリマーで構成されていました[56]。しかし、これらの蓄積は、システムからこれらを排除することが困難であるため、毒性をもたらしました。ポリ乳酸、ポリ(アミノ酸)、キトサン、アルギン酸塩、アルブミンなどの生分解性ポリマーが現在使用されており、毒性を低減し、薬物放出と生体適合性を高めることが知られています[57]。実証済みの研究は、PNPをポリソルベートでコーティングし、ポリソルベートの界面活性剤効果を使用することによってそれを反映しています。外装コーティングは、血液脳関門(BBB)の内皮細胞膜とのNPの相互作用を強化します[58]。
ある研究では、インドメタシンをロードしたナノカプセルは、ラットの異種移植神経膠腫モデルにおいて、腫瘍のサイズの大幅な減少と生存率の改善を伴うことが示されました[59]。これは成長分野であり、抗がん剤を含む10を超える高分子NPが臨床開発中です。いくつかの例には、パクリタキセルポリグルメックス(Xyotax)、PEG-カンプトテシン(プロテカン)、修飾デキストラン-カンプトテシン(DE 310)、HPMAコポリマー-DACH-白金酸塩(AP5346)、HPMAコポリマー-白金酸塩(AP 5280)、HPMAコポリマー-パクリタキセル( PNU166945)、およびHPMA共重合体-ドキソルビシンガラクトサミン(PK2)[60]。
デンドリマー
デンドリマーは、定義されたハイパーブランチアーキテクチャを備えた球状高分子高分子です。高度に分岐した構造は、デンドリマーの特徴です。通常、デンドリマーの合成は、アンモニアコアをアクリル酸と反応させることによって開始されます。この反応により、「三酸」分子が形成され、さらにエチレンジアミンと反応して、GO生成物である「三アミン」が生成されます。この生成物はさらにアクリル酸と反応してヘキサ酸を生成し、さらに「ヘキサアミン」(第1世代)生成物などを生成します[61]。通常、デンドリマーのサイズは1〜10nmの範囲です。ただし、サイズは最大15nmに達する可能性があります[62]。定義された分子量、調整可能な分岐、バイオアベイラビリティ、および電荷などの特定の構造を考えると、これらは核酸を標的とするために使用されます。広く使用されているデンドリマーには、ポリアミドアミン(PAMAM)、PEG(ポリ(エチレングリコール))、PPI(ポリプロピレンアミン)、TEA(トリエタノールアミン)があります[63]。
PAMAMデンドリマーは、当初、MDR管理を実現するために設計されました。 DNAで組み立てられたPAMAMデンドリマーは広く説明されています。単剤化学療法で治療された動物と比較して、合成されたデンドリマーは上皮癌異種移植片の成長を有意に遅らせました[64]。
mAbナノ粒子
モノクローナル抗体は、特定の標的能力のために癌治療に広く使用されています[65]。これらのmAbは現在NPと組み合わされて、抗体薬物複合体(ADC)を形成しています。これらは、細胞毒性薬またはmAb単独よりも非常に特異的で説得力があることが証明されています。たとえば、パクリタキセルコアとトラスツズマブで修飾された表面からなる抗体-薬剤NPは、HER2陽性乳房上皮細胞コントロールにおいて、単剤パクリタキセルまたはトラスツズマブ単独よりも優れた抗腫瘍効果と低い毒性を示しました[66]。
>細胞外小胞
細胞外小胞(EV)は、50〜1000 nmnサイズの範囲の2層のリン光脂質小胞です[67]。 EVは、さまざまな細胞タイプによって継続的に分泌され、起源、サイズ、および組成が異なります。 EVは、1)エクソソーム、2)微小胞、3)アポトーシス小体の3つのクラスに分類されます[68]。エクソソームと組み合わせたNPは、脂質と元の細胞に非常に類似した分子を持っているため、広く使用されています。その上、それらは免疫監視から逃れ、癌細胞内に非常に迅速に内在化します。それらは、細胞毒性薬および他の抗腫瘍薬を標的部位に送達することにより、天然の媒体として機能します。ドキソルビシン(exoDOX)をロードしたエクソソームが最良の例です。 exoDOXは乳がんの治療に使用され、細胞毒性を高め、心毒性を回避することにより、ドキソルビシンによる保存的治療と比較して優れた結果を示しています[69]。エクソソームNPは、合成NPと比較して、固有の生体適合性機能、高度な化学的安定性、および細胞内コミュニケーションを備えています。それにもかかわらず、エクソソームの単離と精製のための標準的な条件の欠如のような欠点は重大であり、対処する必要があります[70、71]。
リポソーム
これらは、薬物分子をカプセル化するために単層または多層のいずれかである可能性があるリン脂質を含む球状の小胞である[72]。リポソームは、固有の毒性が低く、免疫原性が弱く、生物学的不活性などの特徴を持っているという点で独特です[73]。リポソームは、1965年に承認された最初のナノスケールの薬剤です[74]。典型的なリポソーム構造は、「親水性コア」と「疎水性リン脂質二重層」で構成されています。この独自のアーキテクチャにより、親水性と疎水性の両方の薬物を閉じ込めて、閉じ込められた薬物を循環中の環境劣化から効果的に保護することができます[75]。
リポソームは、ドキソルビシン、パクリタキセル、核酸などのドラッグデリバリーのための優れたプラットフォームを提供し、より高い抗腫瘍効果と強化されたバイオアベイラビリティを示します[76]。 Doxil®およびMyocet®は、MBCの治療に使用されるダウノルビシンの承認されたリポソームベースの製剤です[77、78]。ただし、カプセル化効率の低下、MPによる迅速な除去、細胞吸着、保存寿命の短さなどの欠点により、リポソームベースのNPの適用は制限されています。
固体脂質ナノ粒子(SLN)
それらは、リン脂質単分子層、乳化剤、および水で構成されたコロイド状ナノキャリア(1〜100 nm)です[79]。これらはゼロ次元ナノ材料として知られています。脂質成分は、トリグリセリド、脂肪酸、ワックス、ステロイド、およびPEG化脂質である可能性があります[80]。従来のリポソームとは異なり、SLNは「ミセルのような構造」を持っており、その中に薬物が非水性コアに閉じ込められています。例としては、ミトキサントロンをロードしたSLNがあります。これは、毒性の低下とバイオアベイラビリティの向上を示しています[81]。 「P388 / ADR白血病細胞」および「マウス白血病マウスモデル」へのSLNによるドキソルビシンおよびイダルビシンの取り込みは肯定的な結果を示しています[82]。
ナノエマルジョン
ナノエマルジョンは、10〜1000nmの範囲の水性媒体中の油滴の不均一な混合物を含むコロイド状NPです[83]。ナノエマルジョンの3つの代表的なタイプは、1)水中油型システム、2)油中水型システム、および3)バイコンティニュアスナノエマルジョンで作成できます。膜修飾ナノエマルジョンは広く研究されてきました。たとえば、スピルリナとパクリタキセルをロードしたナノエマルジョンは、TLR4 / NF-kBシグナル伝達経路を介して免疫を調節することにより、改善された抗腫瘍効果を示しました[84]。ラパマイシン、ベバシズマブ、およびテモゾロミドからなるナノエマルジョンは、進行性黒色腫を治療することが知られています[85]。ナノエマルジョンはリポソームとは異なり、光学的透明度、安定性、生分解性など、他のエマルジョンよりも確かに強化された特性を備えています[86]。ただし、これらのナノエマルジョンの臨床応用には、高温高圧と、高価なホモジナイザーやマイクロフルイダイザーなどの機器が関係するため、課題があります。
シクロデキストリンナノスポンジ
シクロデキストリンは通常、NPの薬物負荷容量を増加させるための安定剤として使用されます[87]。ナノスポンジは小さなメッシュのような構造です[88]。パクリタキセルをロードしたβ-シクロデキストリンナノスポンジは、MCF-7細胞株培養において健全な細胞毒性効果を示しました[89]。同様に、カンプトテシンは、シクロデキストリンベースのナノスポンジと配合した場合、溶解性と安定性が向上することを示しています[90]。
無機ナノ粒子
カーボンナノ粒子
名前が示すように、炭素NPは元素炭素に基づいています。それらは、生体適合性と組み合わされたそれらの光学的、機械的、および電子的特性のために、医療分野で広く利用されてきた[91]。カーボンNPは、その固有の疎水性により、π-πスタッキングによって薬物をカプセル化できます[92]。カーボンNPはさらに、グラフェン、カーボンナノチューブ、フラーレン、カーボンナノホーン、およびグラフェンに分類されます。これらはすべて炭素ベースですが、構造、形態、および特性が異なります。
「グラフェン」は、sp2混成炭素シートを備えた2D結晶であり、並外れた機械的、電気化学的、および高い薬物負荷特性を保持します。さらに、組成、特性、および組成に基づいて、グラフェンは次のように分類できます。1)単層グラフェン、2)酸化グラフェン(GO)、3)還元型酸化グラフェン(rGO)、および4)多層グラフェン[ 93]。 GOおよびrGOは、低酸素症[94]およびTMEの不規則な血管新生[95]を標的とする能力があるため、広く使用されています。研究によると、GO-ドキソルビシンは乳がんの細胞モデルでより高い抗がん活性を示すことが示されています[96]。
フラーレンは、球、楕円体、チューブなどのさまざまなコンフォメーションタイプの炭素同素体で構成される大きな炭素ケージ分子です。それらは、典型的な構造的、物理的、化学的、および電気的特性を持っているため、最も広く研究されているナノキャリアです[97]。これらは、3倍の収量を持ち、拡張されたπ共役の存在と光を吸収する能力のために酸素種を生成するため、光線力学療法で使用されます[98]。 PEG修飾フラーレンは腫瘍細胞に対して有望な光線力学的効果を示しました[99]。
カーボンナノチューブ(CNT)は円筒形のチューブであり、ほとんどの場合グラフェンのロールと見なされ、1980年代後半に発見されました。それらは2つのグループに分類されます:1)単層CNTと2)多層CNT。それらは炭素ベースであるため、免疫細胞と相互作用することによって免疫応答を引き起こし、それによって腫瘍の成長を抑制することができます。伝統的に、それらはDNA送達ベクターとして、そして熱焼灼療法のために使用されてきました。たとえば、ドキソルビシンをカプセル化したmAbを含む蛍光単層CNTは、結腸癌細胞を標的とするために使用されます。このようなCNTは複合体を形成し、癌細胞に効果的に取り込まれ、ドキソルビシンの細胞内放出を引き起こしますが、CNTは細胞質に保持されます[100]。
量子ドット
量子ドットは通常、吸収スペクトルが広く、発光バンドが狭く、光安定性が高いナノメートルスケールの半導体であり、生物学的イメージングで広く使用できます[101]。炭素に基づいて、これらは1)グラフェン量子ドット、2)ナノダイヤモンド量子ドット、および3)炭素量子ドットに分けられます。生物学的イメージングに加えて、量子ドットは癌治療において活発に研究されています。最も一般的に使用される量子ドットは、固有の生体適合性と急速な排泄のためにグラフェン量子ドットです。たとえば、量子ドットアプタマー-ドキソルビシンコンジュゲートは前立腺癌細胞を標的とします[102]。ただし、量子ドットの生成における最適化されたプロセスの欠陥が大きな障害です。
金属ナノ粒子
金属ナノ粒子は、その優れた光学的、磁気的、および光熱的特性により、「生物学的イメージング」およびターゲットDDSで一般的に検討されています。最も一般的に使用される金属NPには、金NP、銀NP、鉄ベースのNP、および銅のNPがあります。金のNPは、サイズと表面特性を簡単に制御できるため、細胞内標的化薬物担体として使用されます[103]。さらに、それらの可視光の消光挙動により、細胞内のNP軌道を追跡することが可能になります。 「抗HER2機能化ゴールドオンシリカナノシェル」は、HER2陽性乳がん細胞を狙うことが示されています[104]。酸化鉄NP製剤であるCombidex®は、現在、リンパ節転移を検出するための後期臨床試験段階にあります[105]。酸化鉄NP製剤を含むフェルモキシトールであるFeraheme®は、鉄欠乏性貧血の治療に使用されます。これは、前立腺癌および精巣癌のリンパ節転移の治療にも使用され、2009年6月にFDAによって承認されました[106、107]。
磁性ナノ粒子
磁気NPは一般的にMRIイメージングで使用され、ドラッグデリバリーには金属または金属酸化物が含まれます。これらは通常、安定性と生体適合性を高めるために、ポリマーや脂肪酸などの有機物質で覆われています[108]。 LHRH結合超常磁性酸化鉄NPは、乳がんの標的化と画像化に効果的です[109]。さらに、磁気NPは、癌細胞の熱焼灼のための磁気温熱療法で使用されます[110、111]。市場に出回っている、または臨床試験段階にある磁性NPのいくつかは、肝転移および結腸癌用のFeridex®およびResovist®です[112]。
リン酸カルシウムナノ粒子
「リン酸カルシウムNP」は生物学的に適合性があり、生分解性であり、激しい副作用を引き起こしません。したがって、それらはインスリン、成長因子、抗生物質、および避妊薬の送達剤として使用されます[113]。それらは、オリゴヌクレオチドおよびプラスミドDNAの送達にも使用されます[114]。ウイルスまたは非ウイルスベクターのいずれかと組み合わせたリン酸カルシウムNPは、細胞遺伝子導入における送達ベクターとして積極的に使用されてきました。カルシウムとグリセロールの「リポソームナノリポプレックス製剤」は、毒性の低下とトランスフェクション機能の強化を示しています[115、116]。
シリカナノ粒子
多くの天然素材の重要な成分であるシリカは、最近生物学に関してのみ研究されました。シリカNPは、NP表面をアミノシリカで機能化することによって遺伝子を送達するために一般的に使用されます[117]。 N-(6-アミノヘキシル)–3-アミノプロピル–トリメトキシシラン官能化シリカNPは、最小限の毒性でCos-1細胞のトランスフェクションに優れた効率を示し、現在市販されています[118]。メソポーラスシリカNPは、薬物動態特性が優れているため、最高の薬物担体の1つと見なされています。それらは免疫療法で広く使用されています。ある研究によると、結腸直腸癌細胞は、カンプトテシンをロードしたメソポーラスシリカNPの取り込みに成功していることが示されています。
薬剤耐性の克服におけるNPのメカニズム
薬剤耐性は、がんの治療と管理における主要な問題の1つです。それは、すべての種類の癌およびすべての可能な治療法に蔓延しています。薬剤耐性は、病気が薬剤治療に耐性を持つようになったときに生じる現象です。薬剤耐性は、1)先天性と2)後天性の2つのタイプに分類できます[119]。自然免疫は通常、細胞増殖またはアポトーシスに関与する遺伝子の既存の突然変異に起因します。後天性耐性は、特定の抗腫瘍治療後に発生する耐性のタイプとして定義され、治療中の新しい突然変異の発生またはTMEの変化に起因する可能性があります。ナノ粒子は、複数の治療薬を共カプセル化する並外れた能力により、癌関連の薬剤耐性を克服するためにも使用できます。
排出トランスポーターのターゲティング
排出トランスポーターは、「ATP結合カセット(ABC)トランスポーター」のファミリーに分類されます。これらはMDRで重要な役割を果たします。これらのトランスポーターの主な機能は、細胞から薬物を排出し、濃度を下げることです。 「P糖タンパク質(P-gp)」は、薬剤耐性癌細胞によって過剰発現されるそのような排出トランスポーターの1つです[120、121]。
P-gpの過剰発現は、特に乳がん[122]および卵巣がん[123]において、不十分な治療反応と関連しています。 NPは排出ポンプに取り組むために使用することができます。 NPは拡散ではなく「エンドサイトーシス」を介して細胞を内在化し、アクティブな排出ポンプから離れた「核周辺部位」で薬物を放出するため、NPは排出ポンプをバイパスできます[124]。さらに、低pHレベルや酸化還元をトリガーとして利用するなど、薬物放出の制御を変更することにより、NPは排出ポンプを効果的にバイパスできます[125、126]。
併用療法は、MDRを克服するためのさらに別の方法です。 NPには、単一の薬物担体内に複数の薬物をロードすることができます[127]。それらを単にかわすのではなく、排出トランスポーターの発現を阻害することは、別の実行可能な選択肢となるでしょう。これは、排出ポンプ阻害剤と化学療法剤の両方を閉じ込めることができるようにNPを構築することによって達成できます[128]。最近の研究は、COX-2阻害剤とドキソルビシンを同時送達するNPを使用することにより、乳がん細胞のMDRを逆転させることを積極的に反映しています[129]。同様に、miRNA-495とドキソルビシンをカプセル化するシリカNPを使用すると、肺がん細胞の薬剤耐性を克服するのに効果的であることが証明されています[130]。別の興味深い研究では、KDR受容体を標的とする腫瘍新生血管系でNPを使用することが、P-gp阻害剤併用療法よりも効果的な抗腫瘍機能であることがわかりました。しかし、薬剤耐性を克服する別の方法は、ABCトランスポーターの機能に不可欠なATPの供給源を枯渇させることです。これは、ATP産生の減少につながるミトコンドリアを標的にすることによって行うことができます。
アポトーシス経路の標的化
癌細胞は、アポトーシス機構の欠陥により増殖し、その生存率を高めて薬剤耐性を高めます[131]。欠陥のあるアポトーシス経路は、「Bcl-2の規制緩和」と「核因子カッパB(NF-κB)」によって活性化されます。これらは最も広く研究されている抗アポトーシスタンパク質であり、薬剤耐性を逆転させるための標的として使用できる可能性があります。 NPによる「Bcl-2siRNAと化学療法剤」の同時送達の古典的なプロセスを使用することは、MDRを克服する方法です[132]。 NF-κB阻害剤は、「ピロリジンジチオカルバメート(PDTC)」[133]およびクルクミン[134]と組み合わせて使用されてきました。抗アポトーシス因子を抑制することに加えて、アポトーシス促進因子を誘発することは、「アポトーシス経路を介した薬剤耐性」と戦うための別の方法です。たとえば、セラミドとパクリタキセルの組み合わせが良い例です[135]。セラミドは、代替のプレmRNAスプライシングを調節することにより、主な腫瘍抑制因子であるp53タンパク質の発現を回復させます。 NPを介してセラミドを送達することは、p53ミスセンス変異を修正するための優れた方法です[136]。その可能性のために、セラミドとパクリタキセルの組み合わせは、抗がん剤耐性モデルにおいて有意な治療効果を示しています。カチオン性SLNによるp53遺伝子のトランスフェクションは、肺がんの症例で報告されています[137]。同様に、PLGAによるp53遺伝子のトランスフェクションは、アポトーシスの強力な誘導と腫瘍増殖の阻害を示した乳がん細胞モデルで実施されています[138]。
一部のNPベースのDDSは、排出ポンプを妨害し、アポトーシスを促進することによって作用します[139]。ポンプ媒介性および非ポンプ媒介性の両方の薬剤耐性を証明するために実施された先駆的な研究では、薬剤耐性肝がんモデルでパクリタキセルとBcl-2コンバーター遺伝子を捕捉する「両親媒性カチオン性NP」を使用しました。 NP複合体は、P-gp誘導性の薬物流出とアポトーシス活性化を減少させました。同様に、「NPにカプセル化されたドキソルビシンとレスベラトロール」の同時送達は、Bcl-2およびNF-κBの発現をダウンレギュレートすることにより、また流出トランスポーターの阻害を通じて、ドキソルビシン耐性乳癌細胞に対する注目すべき細胞毒性を示しました。式[140]。レスベラトロールとドセタキセルでカプセル化された葉酸結合プラネタリーボールミルドNPを使用して、多剤耐性前立腺癌細胞について同様の研究が行われました。これは、ABCトランスポーターマーカーを阻害しながら抗アポトーシス遺伝子発現をダウンレギュレーションすることによって機能しました[141]。
低酸素症をターゲットにする
低酸素症は、MDRを裏付ける追加の側面です[142]。腫瘍の近くの異常な血管のため、そして急速に成長する腫瘍による酸素の需要の増加のために、いくつかの腫瘍細胞は繰り返し低酸素状態にあります。低酸素状態にある腫瘍の部分は、化学療法薬から逃れることがよくあります。低酸素症は腫瘍内に酸素ランプを作り、腫瘍の不均一性を強め、より攻撃的な表現型を促進します。さらに、低酸素状態は、排出タンパク質の過剰発現を促進するために確立されています[143]。主要なタンパク質である「低酸素誘導因子1α(HIF-1α)」が重要な役割を果たしています。したがって、HIF-1αを標的にするか、HIF-1α遺伝子をサイレンシングすることは、薬剤耐性を克服する方法です。 HIF-1αsiRNAを含むNPは、低酸素症を介した薬剤耐性を軽減するために使用できます[144]。 HIF-1αを直接標的にする代わりに、HIF-1αシグナル伝達の間接的な阻害を使用することができます。たとえば、「PI3K / Akt / mTOR経路」はHIF-1αの発現を制御することが知られています。この経路を阻害すると、HIF-1αの発現が効果的にダウンレギュレーションされ、癌治療に対するMDR細胞の感受性が高まります[145]。 PLGA-PEGやPEG化および非PEG化リポソームなどのNPを効果的に使用できます。さらに、HIF-1の転写活性とHIF-1αの発現をダウンレギュレートするHSP90の阻害には「熱ショックタンパク質90(HSP90)」が必要です[146]。 「17AAG負荷NP」のHSP90阻害剤は、膀胱がん治療におけるMDRを劇的に改善しました[147]。
ナノ粒子とプロテオミクス
NPが生物学的システムにさらされると、それらはタンパク質コロナ(PC)として知られる構造を形成する細胞および血清タンパク質に囲まれます[148]。これらのタンパク質とNPとの相互作用の程度に基づいて、ハードコロナとソフトコロナに分類されます。 「ハードコロナ」は、これらのタンパク質がNPに対して高い結合親和性を持っている場合に形成されます。 「ソフトコロナ」は、これらのタンパク質がNPSに緩く結合したときに生成されます。 PCを最初に形成するほとんどのタンパク質は、最終的にはより親和性の高いタンパク質に置き換えられることが確立されています。これはVroman効果として知られています[149]。したがって、望ましい特性を備えたNPを製造できる技術の開発が不可欠です。 MS、LC-MS、SDS-PAGE、等温マイクロカロリメトリー(ITC)などのいくつかのプロテオミクスアプローチが使用されています[150]。 PCは、生物学的設定とNPのクロストークに影響を与え、それによって医療分野でのNPの適用と使用を管理します。
癌プロテオミクスは、癌細胞と血清中のタンパク質の数を研究します。これは、診断、治療、および予後を支援するハンティングタンパク質とバイオマーカーをサポートします[151]。また、がんの病因や薬剤耐性のメカニズムを理解するのにも役立ちます。翻訳後修飾(PTM)は、発生、再発、および転移において不可欠な役割を果たします。化学療法やキナーゼ阻害剤の使用に加えて、siRNA、mRNA、遺伝子編集などの新規薬剤は、NPで使用される中心的な治療法です。
低分子干渉RNA(siRNA)デリバリーのためのナノテクノロジー
siRNAは、ターゲット内の遺伝子の発現を抑制する低分子ds RNA分子(約21ヌクレオチド長)です。このプロセスは「RNA干渉」として知られています。現在臨床調査中のいくつかのsiRNAベースのNPは、トランスサイレチンを介したアミロイドーシスを治療するためにトランスサイレチン遺伝子を標的とするために使用されるALN-TTR01と、ノックするプロテインキナーゼN3およびTKM-ApoBを標的とするリポソームsiRNAであるAtu027です。 ApoBの発現を低下させます[152、153]。
腫瘍マイクロRNAのプロファイリングとデリバリーのためのナノテクノロジー
マイクロRNAは、標的mRNAの翻訳をブロックするか、mRNAを不安定化することによってタンパク質産生を抑制することにより、転写後の遺伝子発現を制御する内因性の「一本鎖非コードRNA」分子のクラスです[154]。これらは、癌の診断、治療、および治療の重要なターゲットである重要なバイオマーカーとして浮上しています。核酸のベースプライミングの性質は、miRNAプロファイリング技術を使用するナノテクノロジーのまさに基盤を形成します。いくつかのプロファイリング技術は、分子生物学の酵素反応と組み合わせて、バイオセンサーまたは表面プラズモン共鳴イメージング技術を使用します。ナノテクノロジーは、マイクロRNAの送達に使用できます。たとえば、生分解性ポリカチオン性プロドラッグは、ポリアミン代謝の調節において有望な結果を示しました[155]。単鎖抗体フラグメントのマイクロRNAをロードしたポリカチオン-ヒアルロン酸NPは、マウスB16F10メラノーマの肺における高転移性癌負荷における「サバイビン発現」の進行性のダウンレギュレーションを示しています。
癌治療のためのDNAナノテクノロジー
DNAベースのナノ構造は、核酸を検出するDNAセンサー、Pb活性化DNAzymeを結合DNAにハイブリダイズさせることによるリードセンシング用のDNAコーティングされた金NP、有機物、無機物、および生体分子を別個の形態の分子輸送体に組織化する足場、および薬物送達(表1)。
<図>がん治療におけるナノ粒子の利点
癌の診断、治療、管理におけるナノテクノロジーの利用は、まったく新しい時代をもたらしました。 NPは、能動的または受動的なターゲティングのいずれかによって、健康な組織での毒性を回避しながら、薬物の細胞内濃度を増加させます。標的となるNPは、薬物放出を確立および調節するために、pH感受性または温度感受性のいずれかとして設計および変更することができます。 pHに敏感な薬物送達システムは、酸性TME内で薬物を送達できます。同様に、温度に敏感なNPは、磁場や超音波などのソースによってもたらされる温度の変化により、標的部位で薬物を放出します。さらに、形状、サイズ、分子量、表面化学などのNPの「物理化学的特性」は、標的化ドラッグデリバリーシステムにおいて重要な役割を果たします。さらに、NPはターゲットに応じて変更し、特定の部分をターゲットにするために使用できます。
従来の化学療法と放射線療法には、不均一な分散と細胞毒性のために、有効性と副作用に関していくつかの欠点があります。したがって、重大な毒性なしに癌細胞を効果的に殺すための慎重な投与が必要です。標的部位に到達するために、薬はいくつかの要塞を通過する必要があります。薬物代謝は非常に複雑なプロセスです。生理学的状態では、薬剤はTME、RES、BBB、および腎臓浸潤を通過する必要があります。 RESまたはマクロファージシステムは、「血液単球、マクロファージ、およびその他の免疫細胞」で構成されています[160]。肝臓、脾臓、または肺のMPSは薬物と反応し、薬物を急速に除去する「マクロファージまたは白血球」を活性化します。これにより、薬剤の半減期が短くなります[161]。これを克服するために、PEGなどの「表面修飾」を伴うNPは、このメカニズムをバイパスし、「薬物半減期」を延長します。その上、腎臓の浸潤は人体の重要な機能です。したがって、適切な腎臓浸潤は、NPによって引き起こされる毒性を最小限に抑えます。
脳血液関門(BBB)は、中枢神経系を有害で有毒な物質から保護するために提供される特殊な保護構造です。 「脳毛細血管内皮細胞」は、脳に必須栄養素を供給する壁の形で配置されています。 BBBの主な機能は、毒性物質が脳に到達するのを阻止することであるため、現在利用可能な脳腫瘍の化学療法剤は、脳室内または脳内注入に非常に限定されています[162]。ただし、NPはBBBを通過することが知られています。現在、EPR効果、集束超音波、ペプチド修飾エンドサイトーシス、トランスサイトーシスなどのいくつかのアプローチがNPの送達に使用されています。メトトレキサートでカプセル化されたグルタチオンPEG化リポソームは、ラットにおけるメトトレキサート取り込みの改善を示しました[163]。 Au-NPは、薬物を輸送してアポトーシスを誘導するのに役立つことが証明されているため、よく使用されます[164]。
担体であるNPは、カプセル化された貨物の劣化を防ぐことにより、薬物の安定性も向上させます。さらに、大量の薬剤を化学反応なしでカプセル化することができます。乾燥固体剤形は、ナノ液体製品よりも安定しています[165]。安定剤を使用して安定性を高めることができます。安定性を高めるさらに別の方法は、多孔質NPを使用することです。
腫瘍には、広範な血管新生、欠陥のある血管構造、欠陥のあるリンパ排液などの独特の病態生理学的特徴があります。 NPは、これらの機能を使用して腫瘍組織を標的にします。腫瘍組織の静脈還流が減少し、リンパ管のクリアランスがわずかであるため、NPは効果的に保持されます。この現象はEPRとして知られています。同様に、隣接する組織を標的にすることにより、腫瘍の標的化を達成することができます[166]。
NPは、経口、経鼻、非経口、眼内などのいくつかの経路で投与できます。NPは、表面積対体積比が高く、細胞内への取り込みが高いです。研究によると、NPは薬物担体として微粒子よりも効果的である[167]。
免疫療法におけるナノ粒子
免疫系は、癌細胞の確立と発達に重要な役割を果たします。免疫療法の進歩は癌治療に革命をもたらしました。 NPは、化学療法の標的送達を助けるだけでなく、免疫療法と組み合わせて使用することもできることが見出されている。免疫療法には、「免疫チェックポイント阻害療法」、「癌ワクチン療法」、「キメラ抗原受容体(CAR)-T細胞療法」、「免疫系モジュレーター」によって癌細胞に対する免疫系を活性化することを目的としたいくつかのアプローチがあります[168]。治療」[169,170,171]。 NPベースの免疫療法には、「ナノバクシン」、「aAPC(人工抗原提示細胞)」、および「免疫抑制されたTMEターゲティング」が含まれます。
ナノワクチンは、樹状細胞(DC)などの抗原提示細胞への「腫瘍関連抗原」および「アジュバント」の送達を専門としています[172]。さらに、これらは、「APC抗原提示」を強化し、抗腫瘍機能を有する細胞傷害性T細胞の刺激につながるDC成熟を促進するためのアジュバントとしても使用できます[173、174]。リポソーム、PLGA NP、ゴールドNPは、細胞質内のDCにTAAを送達する能力を持っていることがわかっています[175]。最も使用されている無機NPであるメソポーラスシリカは、免疫応答刺激をもたらすアジュバントの役割を示しています[176]。人工APCは、T細胞に結合するMHC-抗原複合体と直接相互作用します。それらはまた、共刺激受容体に結合する共刺激分子に結合し、T細胞の活性化をもたらします[177]。免疫抑制されたTMEを標的とすることは、免疫療法でNPを使用するさらに別の方法です。これは、「腫瘍関連マクロファージ(TAM)」、制御性T細胞、「骨髄由来抑制細胞(MDSC)」などのTMEの必須細胞型を標的にすることによって行われます。
その上、化学免疫療法の組み合わせは、癌治療における有能なアプローチであることが実証されています。たとえば、ある研究では、化学療法剤でありサイトカインGM-CSFであるNutlin-3aを「スペルミン修飾アセチル化デキストラン(AcDEX)NP」に同時負荷すると、細胞傷害性CD8(+)T細胞の増殖が改善され、免疫応答[178]。
「プログラム細胞死タンパク質1(PD-1)」および「プログラム細胞死リガンド1(PD-L1)」は、重要な免疫チェックポイントの一部です[179]。したがって、免疫チェックポイント阻害剤は、NPを使用してこれらを標的にするために使用されます。ある研究によると、PD-L1 / PD-1の従来の免疫チェックポイント阻害剤は一貫性のない反応を示しました。免疫チェックポイント阻害剤と免疫チェックポイントの可能性と結合を強化するために、多価ポリ(アミドアミン)デンドリマーが使用されました。これらのデンドリマーの使用は、PD-L1遮断の増強を示しただけでなく、腫瘍部位での薬物蓄積の改善も示しました[180]。
凍結手術におけるナノ粒子
凍結手術は、癌組織を凍結破壊する高度な方法です。これは侵襲性が低く、術中の出血や術後の合併症を引き起こしますが、不十分な凍結能力や隣接する細胞への損傷などの特定の欠点に対処する必要があります[181]。ナノテクノロジーの台頭により、凍結手術でのNPの使用が可能になりました。
ナノ凍結手術の主な働きは、特定の特性を持つNPを癌細胞に導入し、凍結を引き起こすことです[182]。この過程で、細胞内に氷が形成され、細胞に損傷を与えます。これは重要なプロセスであり、NPを使用して効果的に実行できます。 NPの熱伝導特性を利用して、腫瘍組織を著しく凍結させ、腫瘍の損傷を引き起こす可能性があります[183]。その上、それらは急速に冷え、「成長方向」と「氷球の方向」を調整することが可能です(図6)。
凍結手術におけるNPの図解
腫瘍の位置が凍結手術に適さない場合、または他の隣接する臓器が危険にさらされている場合、凍結が健康な組織に損傷を与える可能性が高くなります。最近、凍結手術中に隣接する正常な健康な組織を保護するために、NPで構成される相変化材料(PM)が使用されています[184]。たとえば、リポソームベースのマイクロカプセル化された相変化NPは、周囲の健康な組織を保護するという驚くべき結果を示しています[185]。これらのNPは、潜熱が大きく、熱伝導率が低いと見なされているため、凍結手術に最適です。
ナノ粒子の臨床応用における重要な課題
現在、ナノテクノロジーが開花するにつれて、ナノ粒子に関する知識と研究の量が急増しています。しかし、実際に臨床試験に合格しているのはごくわずかです。それらのほとんどは、invivoおよびinvitroの段階でのみ停止します。個々のナノ製剤には、臨床翻訳において特定の課題がありますが、ほとんどのNPは、生物学的、技術的、および研究デザイン関連に分けることができる同様の課題に直面しています。
生物学的課題には、投与経路の欠如、生体内分布の緩和、生物学的障壁を越えたNPのチャネル、それらの分解、および毒性が含まれます[186]。 NPは通常、静脈内注射によって血液に直接注射されます。これによりNPが奪われ、標的部位に留まって相互作用することが困難になります。 As a result, a high concentration drug is used, which might not provide desired therapeutic effects [187]. However, magnetic NPs can be used to overcome this as many in vivo and in vitro studies have proved the usage of 3D magnetic fields to control the movement of NPs against blood flow. But, the effect of magnetic fields on the human body, crosstalk between magnetic fields, and a large number of NPs has to be researched upon.
Controlling the biological fate of NPs is very hard and needs a lot of focus. Even though NPs are made up of biosafety materials and are modulated accordingly to increase the retention time and half-life, there runs a risk of lung, liver and kidney damage. Some factors that govern toxicity are surface area, particle size and shape, solubility, and agglomeration [188]. NPs have shown greater deposition in the lung with inflammatory, oxidative and cytotoxic effects [189]. Studies reveal that healthy cells often suffer from free radicals generated by NPs [190]. Fabricating NPs with more biocompatible substances like chitosan and materials that disintegrate after near infrared light irradiation may be potential solutions.
Another tricky challenge is avoiding the “mononuclear phagocytic system (MPS).” In biological fluids, NPs adsorb proteins to produce PC, which attacks MPS to uptake NPs. To escape this, NPs have been coated with materials that prevent the formation of the protein corona. However, they have not shown any significant results. Designing NPs that target “macrophages” and using those as new drug vehicles can be pitched to overcome this problem. Currently, preventing macrophage recruitment, depleting and reprograming TAMs, and obstructing “CD47-SIRPα pathways” are commonly used strategies [191].
Technological challenges of NPs include scale-up synthesis, equal optimization, and performance predictions. These are very crucial in safeguarding the clinical success of NPs. Most of the NPs that are used in vivo and in vitro studies are usually produced in minor batches, and scale-up for huge quantities is not constantly feasible given instrumentation and other reasons. The lead clinical candidates that prove to be the best in animal models are not systematically designed optimized. To overcome this, we can use certain methods that can test numerous nanoformulation and by selective iterations selecting a single optimized formulation [192,193,194]. However, such hits shouldn’t be introduced directly in human testing. Predicting nanoparticle efficacy and performance is hard and replicating the in vivo results in human trials is a herculean task. Computational or theoretical modeling along with experimental results can be designed to imitate physiological tissue and surrounding. For instance, organs-on-chips are being actively studied and can improve NP predictions of efficacy and performance.
Study-design challenges like study size, intent, and timing of NP therapies during the therapy impact significantly during clinical studies. Most of the studies revolve around “cell and animal models” that may not provide comprehensible results in human trials. Therefore, the usage of a single model is tough to imitate natural reactions in the human body. In addition, “models of cancer metastasis” should be actively researched as metastasis is one of the significant properties of cancer. Moreover, N = 1 clinical studies will be required if we focus on personalized medicine. This needs to count in many factors such as genetic, environmental, and past medical history. [195, 196]. Another major challenge is that NPs are never used as first-line therapies. Although we have effectively approved nanoformulations, they are usually saved for further treatment if disease progression is found in the clinical trial scenario. Most of the patients have either had progressed on multiple lines of therapies or have gained drug resistance. These situations often skew the clinical trial results and lessen the chance of NP treatment to benefit those who are likely still treatable.
Conclusion and Future Perspective
Nanotechnology has shown a promising new era of cancer treatment by delivering small molecules for cancer detection, diagnosis, and therapy. Cancer therapies based on the exceptional features of NPs are being vastly used in the clinical setting of several cancer types. NP-based DDS is linked with enhanced pharmacokinetics, biocompatibility, tumor targeting, and stability compared to conventional drugs. Moreover, NPs provide an excellent platform for combination therapy which helps in overcoming MDR. With increasing research, several types of NPs, such as polymeric NPs, metallic NPs, and hybrid NPs, have shown improved efficacy of drug delivery. Researchers must be well attentive to the features of the nominated nanoplatforms and the properties of therapeutic agents. However, there are certain limitations like deficiency of in vitro models that precisely replicate in vivo stage, immunotoxicity, the long-term toxicity, and neurotoxicity. Although “nanovaccines” and “artificial APCs” have proved improved efficacy compared to conventional immunotherapy, the clinical efficacy is substandard. The safety and tolerance of these new modalities should to be inspected. Additionally, developing “immunomodulatory factor-loaded NPs” may advance the efficiency of vaccines for immunotherapy.
This is an emerging area, and it is anticipated that with growth in proteomics research on the “mechanism of cancer origin, MDR, occurrence,” more NP-based drugs can be exploited. Compared to the mammoth amount of investigations, only a few NP-based drugs are actually in use, a few others in clinical trials, and most in the exploratory stage. For rational nanotechnology design, more efforts must be reserved in “understanding toxicity, cellular and physiological factors that regulate NP-based drug delivery, EPR, and PC mechanism” in the human body. Based on the evidence cited above, we presuppose that the revolution in clinical translation for NP-based cancer therapy will be attained with nanotechnology and cancer therapy development.
データと資料の可用性
Not applicable.
ナノマテリアル
- 5Gの上位5つの問題と課題
- 卵巣癌細胞の高感度かつ迅速な検出のための柔軟なグラフェンベースのバイオセンサーのデモンストレーション
- 改善された診断および治療用途のための多機能金ナノ粒子:レビュー
- 合成および生物医学的応用のための蛍光ナノ材料の進歩と挑戦
- 非常に効果的な標的膵臓腫瘍治療のための、血液循環が延長され、生体適合性が改善されたレスベラトロール負荷アルブミンナノ粒子
- In VivoCTイメージングおよび腎クリアランス特性のための新しい生体適合性AuNanostars @PEGナノ粒子
- 光熱治療および光音響イメージングのためのポリピロール被覆鉄-白金ナノ粒子の合成およびinvitro性能
- 腫瘍の光検出および治療のための5-アミノレブリン酸-スクアレンナノアセンブリ:invitro研究
- 強化された光触媒評価と抗菌分析のためのZnOナノ粒子に対するMgドーピングの影響
- 溶解性を高めるためのオタマジャクシおよび球形のヘミンナノ粒子の調製と特性評価
- ハイブリッド製造のメリットと課題を理解する



